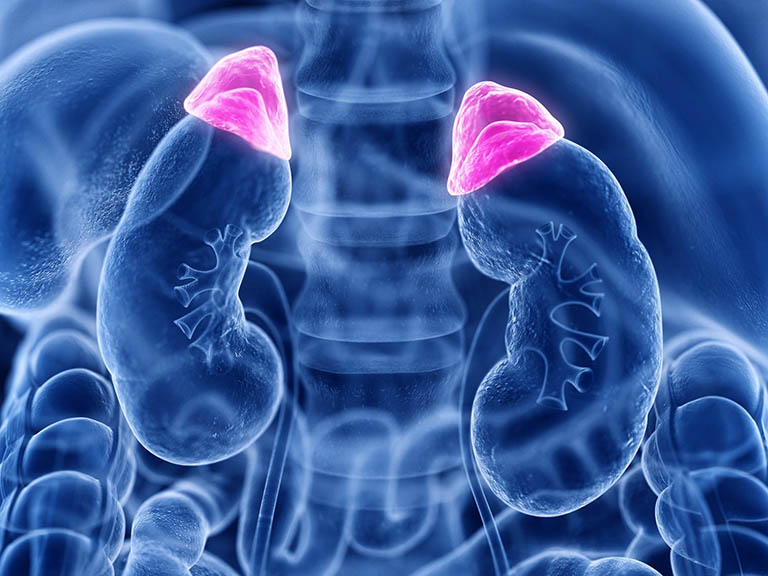
Khối u hình thành do sự tăng trưởng bất thường của tế bào, có thể xuất phát từ đột biến gen, tác động của môi trường (bức xạ, hóa chất, virus), tuổi tác, hoặc yếu tố di truyền. Có 2 loại là u lành tính và u ác tính. Khối u lành tính không lan rộng sang các bộ phận khác của cơ thể, trong khi khối u ác tính có thể lan rộng và gây ra các vấn đề sức khỏe nghiêm trọng.
Vậy khối u tuyến thượng thận là gì?
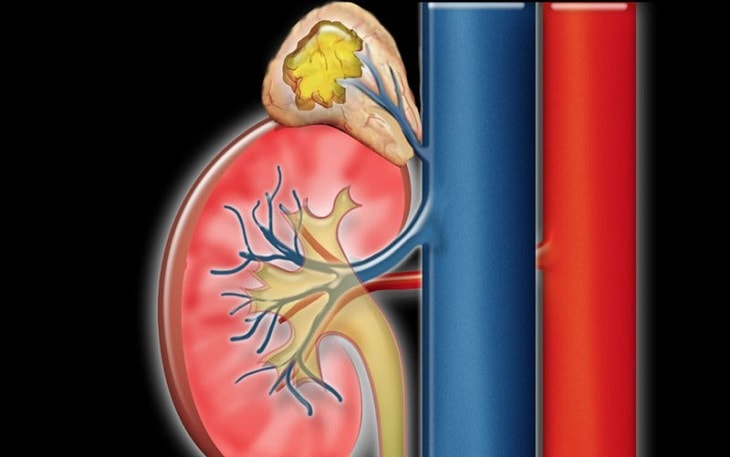
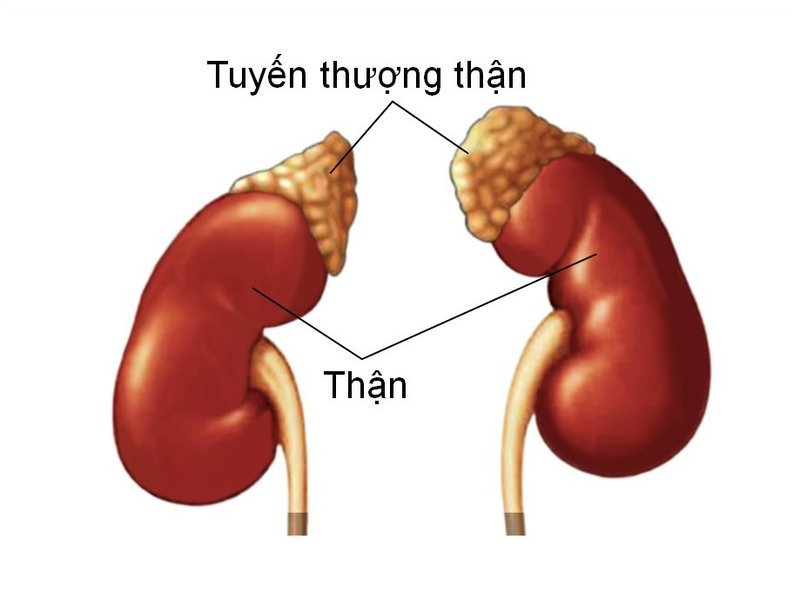
U tuyến thượng thận là một bệnh lý u hiếm gặp phát triển bên trong vỏ não của tuyến thượng thận thường là các khối u lành tính. Hầu hết các khối u này không gây ra bất kỳ triệu chứng nào và không yêu cầu điều trị. Tuy nhiên, đôi khi, chúng có thể sản xuất hormone ở mức độ cao, gây ra các vấn đề liên quan đến nồng độ hormone trong cơ thể.
Các hormone này bao gồm aldosterone và cortisol từ vỏ não, cùng với hormone adrenalin từ tủy làm tổn hại đến các cơ quan và gây nguy hiểm đến sức khỏe người bệnh.
Nguyên nhân hình thành
Hiện nay nguyên nhân gây ra u tuyến thượng thận vẫn chưa được hiểu rõ, tuy nhiên, các nhà khoa học tin rằng có một số yếu tố có thể đóng góp vào sự hình thành của bệnh, bao gồm:
Đột biến gen
Thay đổi trong cấu trúc DNA có thể gây ra sự tăng sinh bất thường của tế bào, dẫn đến hình thành khối u.
Môi trường
Tiếp xúc với bức xạ, hóa chất hoặc virus là một số yếu tố môi trường có thể tăng nguy cơ hình thành khối u.
Tuổi tác
Nguy cơ mắc u tuyến thượng thận thường tăng lên ở người lớn tuổi.
Yếu tố di truyền
Di truyền từ cha mẹ có thể làm tăng nguy cơ mắc u tuyến thượng thận.
Yếu tố khác:
- Tiền sử gia đình mắc u tuyến thượng thận: Người có người thân mắc u tuyến thượng thận có nguy cơ cao hơn.
- Hội chứng Cushing: Tình trạng sản xuất quá nhiều cortisol có thể gây u tuyến thượng thận.
- Hội chứng Conn: Sự sản xuất quá mức aldosterone cũng có thể gây ra u tuyến thượng thận.
- Bệnh Cushing: Sử dụng quá nhiều corticosteroid có thể làm tăng nguy cơ mắc u tuyến thượng thận.
- Khối u hình thành ở tuyến yên cũng có thể gây ra u tuyến thượng thận.
- Bệnh đa u tuyến nội tiết: Rối loạn di truyền này có thể gây khối u ở nhiều tuyến nội tiết khác nhau.
- Tiếp xúc với bức xạ từ tia X hoặc tia gamma có thể tăng nguy cơ mắc u tuyến thượng thận.
- Sử dụng corticosteroid trong thời gian dài cũng có thể tăng nguy cơ mắc u tuyến thượng thận.
Các triệu chứng phổ biến của bệnh
Tăng huyết áp
Bệnh nhân thường trải qua các cơn tăng huyết áp kịch phát, có thể đột ngột và kéo dài từ vài phút đến vài giờ. Huyết áp thường tăng cao, trong khoảng 250-280 mmHg/120-140 mmHg, và có thể gây mệt mỏi và rối loạn điện giải.
Tăng nhịp tim
Nhịp tim có thể nhanh chóng vượt quá 100 lần/phút, thậm chí lên đến 140-180 lần/phút, điều này có thể gây ra cảm giác ớn lạnh, da xanh, và nhiều mồ hôi.
Triệu chứng toàn thân
Bệnh nhân có thể trải qua các triệu chứng như đau đầu, buồn nôn, khó thở, và cảm giác lo lắng.
Các triệu chứng ít gặp
Một số triệu chứng ít phổ biến bao gồm lo lắng, bồn chồn, táo bón, sút cân.
Các triệu chứng bệnh thường trở nên nặng hơn và trầm trọng hơn khi bị kích thích bởi các yếu tố như stress, tâm lý, hoặc gắng sức. Điều này có thể làm tăng nguy cơ về các vấn đề sức khỏe nghiêm trọng cho người bệnh.
Biện pháp chẩn đoán bệnh
Chẩn đoán hình ảnh
- CT scan (Máy quét cắt lớp): Phương pháp này sử dụng tia X để tạo ra hình ảnh chi tiết của tuyến thượng thận, giúp xác định kích thước và vị trí của khối u.
- MRI (Hình ảnh từ nguyên tử từ): Sử dụng từ từ magnetic để tạo hình ảnh rõ ràng hơn về cấu trúc của u tuyến thượng thận và khối u.
- PET scan (Tomography phát xạ dương tính): Được sử dụng để xác định sự lan rộng của khối u và xác định liệu u có tính ác tính hay lành tính.
Xét nghiệm sinh hóa
- Đo lường nồng độ hormone: Xác định mức độ hormone như aldosterone, cortisol để đánh giá chức năng của tuyến thượng thận và phát hiện các thay đổi do sự xuất hiện của khối u.
Xét nghiệm di truyền
- Xét nghiệm di truyền: Kiểm tra xem có yếu tố di truyền nào góp phần vào phát triển khối u hay không. Điều này có thể hỗ trợ trong quá trình chẩn đoán và lập kế hoạch điều trị.
Xét nghiệm máu
- Đo chỉ số Vitamin D, Canxi, Phospho: Đánh giá sự thiếu hụt các dạng chất dinh dưỡng quan trọng để hướng dẫn điều trị phù hợp.
Phương pháp điều trị
Ngày nay, phương pháp chính để điều trị u tuyến thượng thận là thông qua phẫu thuật nội soi, một quá trình giúp loại bỏ tuyến thượng thận và khối u một cách hiệu quả. Điều này được thực hiện thông qua việc sử dụng công nghệ nội soi, trong đó các công cụ và ống nội soi được đưa qua các vết cắt nhỏ, giảm đau và thời gian phục hồi so với phẫu thuật truyền thống.
Quan trọng nhất, phẫu thuật nội soi giữ cho tuyến thượng thận khỏe mạnh được bảo tồn, đảm bảo rằng nó vẫn có thể thực hiện chức năng của mình một cách hiệu quả sau quá trình điều trị. Việc này đặc biệt quan trọng để duy trì sự ổn định của hệ thống nội tiết và ngăn chặn sự lây lan của bệnh.
Không chỉ giúp kiểm soát chức năng tuyến thượng thận mà phẫu thuật còn góp phần trong việc đối phó với ung thư. Bằng cách loại bỏ các tế bào ung thư, quá trình này trở thành một phần quan trọng của chiến lược điều trị tổng thể. Tùy thuộc vào kích thước và tính chất của khối u, tình trạng sức khỏe chung và các yếu tố cá nhân khác, quyết định về phương pháp điều trị cụ thể sẽ được đưa ra để đảm bảo hiệu quả và an toàn cho bệnh nhân.