Theo thống kê, tại Việt Nam mỗi ngày có hơn 300 người chết vì ung thư. Đáng chú ý trong số đó, tỷ lệ người trẻ dưới 30 tuổi tử vong vì ung thư đang gia tăng. Theo số liệu công bố của Tổ chức Ung thư toàn cầu (GLOBOCAN) và ước tính của tổ chức ghi nhận ung thư Việt Nam, mỗi năm Việt Nam có hơn 126.000 ca mắc mới và khoảng 94.000 người tử vong vì ung thư. Với những con số thống kê đáng báo động, bệnh ung thư hiện nay đã nằm trong danh sách “Top 10 bệnh gây tử vong hàng đầu” cần được quan tâm và kiểm soát. Hiện nay một số bệnh lý ung thư thường gặp như ung thư phổi, ung thư gan, ung thư dạ dày, ung thư đại tràng, ung thư vú, ung thư cổ tử cung… đều có thể được phát hiện sớm nhờ tầm soát đúng phương pháp và đúng thời điểm.
TẦM SOÁT UNG THƯ LÀ GÌ?

Tầm soát ung thư nhằm phát hiện bệnh ung thư trước khi bệnh gây ra triệu chứng. Tầm soát ung thư có thể được thực hiện thông qua các phương tiện hình ảnh và xét nghiệm, giúp phát hiện sớm các tế bào bất thường và các tế bào ác tính trong cơ thể. Tầm soát ung thư để truy tìm nguy cơ ung thư, phát hiện và chẩn đoán bệnh ung thư ở giai đoạn sớm ngay từ khi chưa có triệu chứng, tăng khả năng điều trị khỏi bệnh và giúp cải thiện tỷ lệ sống sau 5 năm không tái phát bệnh.
TẠI SAO NÊN KHÁM TẦM SOÁT UNG THƯ TỪ SỚM?
Ung thư là một bệnh lý nguy hiểm và phức tạp, tuy nhiên, có thể thực hiện các biện pháp phòng ngừa để giảm nguy cơ mắc bệnh này. Phòng ngừa ung thư đòi hỏi sự chủ động trong việc giảm yếu tố nguy cơ mà chúng ta có thể kiểm soát được, đồng thời thực hiện tầm soát để phát hiện sớm các dấu hiệu của bệnh, tăng cơ hội điều trị kịp thời.
Ung thư có thể phát sinh ở bất kỳ lứa tuổi và giới tính nào, và thống kê cho thấy số lượng ca mắc và tử vong do ung thư đang tăng lên. Vì vậy, việc tầm soát ung thư trở nên cực kỳ quan trọng. Sự tiến bộ trong các phương pháp xét nghiệm và chẩn đoán hình ảnh đã nâng cao khả năng phát hiện các dạng ung thư khác nhau trong quá trình tầm soát.
Thường xuyên thực hiện các quy trình tầm soát ung thư ít nhất một lần mỗi năm là quan trọng để đảm bảo sự chủ động và hiệu quả trong việc theo dõi sức khỏe và phát hiện sớm các biểu hiện của ung thư.
TẦM SOÁT UNG THƯ ĐƯỢC THỰC HIỆN NHƯ THẾ NÀO?
Mỗi loại ung thư có phương pháp tầm soát riêng. Khám tầm soát ung thư được thực hiện trên người bình thường, chưa có triệu chứng bệnh và áp dụng các phương pháp chẩn đoán xâm lấn tối thiểu. Thông qua kết quả tầm soát, bác sĩ có thể phát hiện các dấu hiệu ung thư ở giai đoạn sớm.
QUY TRÌNH TẦM SOÁT UNG THƯ
BƯỚC 1: KHÁM LÂM SÀNG
Trong bước này, quy trình tầm soát bắt đầu bằng việc thực hiện khám lâm sàng. Bác sĩ sẽ thu thập thông tin về yếu tố nguy cơ, tiền sử bệnh của bản thân và gia đình. Họ sẽ đánh giá tình trạng sức khỏe tổng quát và tiến hành phỏng vấn về các triệu chứng bất thường của cơ thể như đau và các triệu chứng khác. Những thông tin này sẽ là cơ sở để bác sĩ đưa ra các phương pháp tầm soát phù hợp.
BƯỚC 2: THỰC HIỆN CÁC KIỂM TRA CẬN LÂM SÀNG CƠ BẢN
Sau khám lâm sàng, bước tiếp theo là thực hiện các kiểm tra cận lâm sàng cơ bản, bao gồm xét nghiệm máu, xét nghiệm tế bào, và xét nghiệm phân. Những kiểm tra này giúp đánh giá chức năng cơ bản của cơ thể và có thể cung cấp thông tin về sự hiện diện của các dấu hiệu bất thường có thể liên quan đến ung thư.
BƯỚC 3: CHẨN ĐOÁN HÌNH ẢNH
Bên cạnh các xét nghiệm trên, bác sĩ có thể yêu cầu các phương pháp chẩn đoán hình ảnh để có cái nhìn chi tiết về cấu trúc nội tạng và phát hiện các dấu hiệu của bệnh. Các phương pháp này bao gồm nội soi, siêu âm, chụp X-quang, chụp CT cắt lớp và chụp cộng hưởng từ. Thông qua những hình ảnh này, bác sĩ có thể xác định kích thước, vị trí và tính chất của khối u hoặc bất kỳ biến đổi nào có thể xuất hiện, hỗ trợ quá trình chẩn đoán ung thư.
CÁC PHƯƠNG PHÁP TẦM SOÁT CHO TỪNG BỆNH LÝ UNG THƯ
TẦM SOÁT UNG THƯ DẠ DÀY
Tầm soát ung thư dạ dày là một quá trình quan trọng để phát hiện sớm và điều trị kịp thời. Dưới đây là mô tả chi tiết về các bước trong quá trình tầm soát ung thư dạ dày:
NỘI SOI DẠ DÀY
Kỹ thuật này sử dụng ống nội soi (ống mềm dài có gắn máy ảnh và đèn soi) để quan sát bên trong dạ dày. Bác sĩ đưa ống nội soi qua miệng, thực quản và xuống dạ dày để kiểm tra tổ chức và cấu trúc của niêm mạc dạ dày.
SINH THIẾT
Sự kết hợp giữa nội soi và lấy mẫu mô để xác định tính chất lành tính hoặc ác tính của tế bào dạ dày. Bác sĩ lấy một mẫu mô nhỏ từ vùng nghi ngờ trong dạ dày trong quá trình nội soi. Mẫu mô được quan sát dưới kính hiển vi để đưa ra chẩn đoán.
CHỤP CẮT LỚP DẠ DÀY
Sử dụng các phương pháp hình ảnh như chụp cắt lớp CT và PET-CT để tạo ra hình ảnh chi tiết bên trong cơ thể. Các hình ảnh này giúp xác định kích thước, vị trí và sự lan truyền của ung thư, cũng như xem xét việc di căn đến các khu vực khác trong cơ thể.
KIỂM TRA NHIỄM KHUẨN HELICOBACTER PYLORI
Kiểm tra tình trạng nhiễm khuẩn Helicobacter Pylori, một yếu tố liên quan đến ung thư dạ dày. Sử dụng nhiều cách như kiểm tra hơi thở, xét nghiệm máu, xét nghiệm trên mẫu sinh thiết của dạ dày và các xét nghiệm khác để xác định có tồn tại vi khuẩn Hp hay không.
Quá trình tầm soát này giúp nhanh chóng và chính xác xác định các dấu hiệu của ung thư dạ dày và đưa ra quyết định về liệu pháp điều trị phù hợp. Đặc biệt, tại những khu vực có tỷ lệ mắc bệnh cao như Đông Nam Á, tầm soát định kỳ có vai trò quan trọng trong việc giảm thiểu tác động của bệnh ung thư dạ dày.
UNG THƯ ĐẠI TRÀNG
Để tầm soát ung thư đại tràng và phát hiện sớm các dấu hiệu bất thường, có một số kỹ thuật cận lâm sàng hiệu quả được áp dụng. Dưới đây là mô tả chi tiết về những phương pháp này:
XÉT NGHIỆM MÁU TRONG PHÂN
Phân tích máu trong phân để phát hiện có sự xuất hiện của máu, một dấu hiệu có thể chỉ ra sự tồn tại của polyp, ung thư hoặc các vấn đề khác trong đại tràng. Bệnh nhân thu mẫu phân và mẫu này được kiểm tra để xác định có máu không bình thường hay không.
NỘI SOI ĐẠI TRÀNG
Sử dụng ống nội soi để quan sát bên trong đại tràng, phát hiện polyp, vùng mô bất thường hoặc ung thư. Bác sĩ đưa ống nội soi qua hậu môn để thăm dò đại tràng. Nếu phát hiện mô bất thường, bác sĩ có thể lấy mẫu mô để làm sinh thiết.
SINH THIẾT
Mẫu mô hoặc tế bào bất thường được lấy và kiểm tra dưới kính hiển vi để đánh giá tính chất lành tính hoặc ác tính. Mẫu mô từ đại tràng được thu thập trong quá trình nội soi và sau đó được gửi đến phòng thí nghiệm để kiểm tra.
SIÊU ÂM Ổ BỤNG
Dùng siêu âm để kiểm tra ổ bụng và phát hiện các dấu hiệu cảnh báo gián tiếp như thành đại tràng dày, tắc ruột. Siêu âm được áp dụng trên bụng để tạo ra hình ảnh và đánh giá cấu trúc bên trong của đại tràng.
CHỤP CT CẮT LỚP VI TÍNH HOẶC CHỤP CỘNG HƯỞNG TỪ MRI
Sử dụng các phương pháp hình ảnh để đánh giá đặc điểm hình dạng, kích thước và mức độ xâm lấn của khối u, cũng như sự lan tràn của ung thư đến các cơ quan khác trong cơ thể. Tạo ra hình ảnh chi tiết của đại tràng và khu vực xung quanh để xác định mức độ nghiêm trọng của bệnh.
Tầm soát ung thư đại tràng thông qua những phương pháp trên đều đóng vai trò quan trọng trong việc phát hiện sớm và điều trị kịp thời, đặc biệt là ở giai đoạn đầu khi khả năng điều trị và tỷ lệ sống cao nhất. Việc thực hiện tầm soát định kỳ giúp giảm nguy cơ mắc bệnh và tăng cơ hội để điều trị hiệu quả.
UNG THƯ PHỔI
Tầm soát ung thư phổi là một quá trình quan trọng để phát hiện sớm và điều trị kịp thời. Dưới đây là mô tả chi tiết về các phương tiện cận lâm sàng được sử dụng để tầm soát ung thư phổi:
CT NGỰC LIỀU THẤP (KHÔNG CÓ THUỐC CẢN QUANG)
Sử dụng CT ngực với liều tia hấp thụ thấp hơn so với CT Scan thông thường. Phương tiện này tạo ra hình ảnh 3D, giúp khắc phục nhược điểm của X-quang ngực thẳng. Nếu phát hiện tổn thương nghi ngờ, có thể thực hiện tiêm thuốc cản quang để cung cấp hình ảnh chi tiết hơn và khảo sát.
CT SCAN CÓ THUỐC CẢN QUANG VÀ/HOẶC PET/CT
Sử dụng CT scan với sự hỗ trợ của thuốc cản quang hoặc kết hợp PET/CT để tạo ra hình ảnh chi tiết về cấu trúc và chức năng của phổi. Thực hiện tầm soát khi phát hiện nốt bất thường có kích thước 7-10mm ở phổi, đặc biệt khi có dấu hiệu nghi ngờ từ các hình ảnh trước đó.
SINH THIẾT NỐT BẤT THƯỜNG Ở PHỔI
Thực hiện sinh thiết khi có hình ảnh nghi ngờ cao trên CT scan có thuốc cản quang và/hoặc PET/CT, nhằm xác định tính chất của nốt và xác định liệu nó là ác tính hay lành tính. Bác sĩ sẽ sử dụng các kỹ thuật để lấy mẫu mô từ nốt bất thường, sau đó mẫu mô sẽ được kiểm tra dưới kính hiển vi để đưa ra chẩn đoán.
Các phương tiện này không chỉ giúp phát hiện sớm ung thư phổi mà còn hỗ trợ xác định tính chất của các khối u nếu chúng được phát hiện. Tầm soát ung thư phổi đặc biệt quan trọng để nâng cao khả năng điều trị và giảm tỷ lệ tử vong từ căn bệnh này.
UNG THƯ GAN

Tầm soát ung thư gan là một phần quan trọng trong việc phát hiện và điều trị sớm bệnh này, đặc biệt khi ung thư gan thường không gây ra các triệu chứng rõ ràng ở giai đoạn đầu. Dưới đây là mô tả chi tiết về các phương tiện cận lâm sàng được sử dụng để tầm soát ung thư gan:
XÉT NGHIỆM AFP TRONG MÁU
Xét nghiệm AFP (Alpha-fetoprotein) trong máu để đánh giá mức độ của chất này. Mức tăng có thể là dấu hiệu của ung thư gan, nhưng không phải tất cả các trường hợp ung thư gan đều thể hiện sự tăng của AFP. Mẫu máu được lấy từ bệnh nhân và sau đó được kiểm tra để đo lường mức độ AFP.
CHẨN ĐOÁN HÌNH ẢNH: SIÊU ÂM BỤNG, CHỤP CT & MRI GAN-VÙNG BỤNG
Sử dụng các phương tiện hình ảnh như siêu âm, chụp CT và MRI để xác nhận sự có mặt của khối u ác tính trong gan và đánh giá mức độ xâm lấn và lan rộng của bệnh. Bệnh nhân sẽ trải qua quá trình chụp hình sử dụng các kỹ thuật hình ảnh để tạo ra hình ảnh chi tiết của gan và vùng bụng.
SINH THIẾT KHỐI U NGHI NGỜ UNG THƯ GAN
Lấy mẫu từ khối u nghi ngờ trong gan để chẩn đoán xác định bệnh ung thư. Mẫu mô được lấy ra thông qua đâm kim qua da và hướng dẫn bằng siêu âm hoặc trong lúc phẫu thuật. Mẫu mô sau đó được kiểm tra dưới kính hiển vi để xác nhận tính chất lành tính hay ác tính của u gan.
Tầm soát ung thư gan đóng vai trò quan trọng trong việc phát hiện sớm và điều trị kịp thời, giúp cải thiện tiên lượng sống của bệnh nhân và giảm nguy cơ tử vong do ung thư gan. Việc sử dụng các phương tiện cận lâm sàng như xét nghiệm AFP, siêu âm, chụp CT và MRI, cùng sinh thiết, là quan trọng để đưa ra chẩn đoán chính xác và kế hoạch điều trị phù hợp.
UNG THƯ CỔ TỬ CUNG
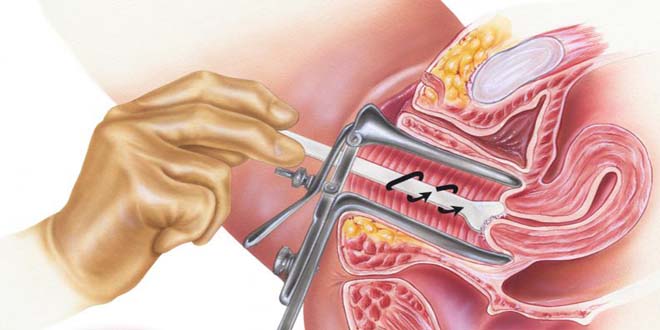
Tầm soát ung thư cổ tử cung là một phần quan trọng của chăm sóc sức khỏe phụ nữ để phát hiện sớm và điều trị kịp thời bệnh lý này. Dưới đây là mô tả chi tiết về các phương pháp phổ biến được sử dụng để tầm soát ung thư cổ tử cung:
PHẾT TẾ BÀO CỔ TỬ CUNG (PAP’ SMEAR HOẶC THINPREP)
Phương pháp này sử dụng việc lấy mẫu tế bào từ cổ tử cung để kiểm tra dưới kính hiển vi và xác định tính chất lành tính/tiền ung thư hoặc ung thư. Bác sĩ sẽ sử dụng cánh dao nhỏ hoặc cọ để lấy mẫu tế bào từ cổ tử cung, sau đó mẫu sẽ được đưa vào đèn hiển vi để xem xét.
XÉT NGHIỆM HPV
Xác định các dòng virus HPV thuộc nhóm nguy cơ cao gây tiền ung thư, giúp bác sĩ tư vấn lịch khám phụ khoa dựa trên độ tuổi và yếu tố nguy cơ cá nhân. Mẫu tế bào từ cổ tử cung hoặc xét nghiệm máu có thể được sử dụng để kiểm tra sự hiện diện của virus HPV.
SOI CỔ TỬ CUNG
Bác sĩ kiểm tra cổ tử cung dưới hình ảnh phóng đại để phát hiện các bất thường và tiến hành sinh thiết nếu cần. Sử dụng một công cụ nhỏ được đưa vào cổ tử cung để kiểm tra và lấy mẫu mô nếu cần.
NẠO NỘI MẠC CỔ TỬ CUNG
Sử dụng một dụng cụ để lấy mẫu mô từ nội mạc cổ tử cung để kiểm tra dưới kính hiển vi. Dụng cụ được đưa vào cổ tử cung và mẫu mô được lấy để phân tích.
KHOÉT CHÓP CỔ TỬ CUNG
Thủ thuật này liên quan đến cắt bỏ một phần hình nón ở cổ tử cung để kiểm tra dưới kính hiển vi. Thực hiện ngoại trú với việc gây tê tại chỗ, bác sĩ sẽ cắt bỏ một phần nhỏ của cổ tử cung để lấy mẫu mô.
Các phương pháp tầm soát này giúp phát hiện sớm các biến đổi tế bào và các dấu hiệu tiền ung thư, tạo cơ hội cho điều trị kịp thời và giảm nguy cơ tử vong do ung thư cổ tử cung. Đối thoại với bác sĩ để xác định phương pháp tầm soát phù hợp với tình trạng sức khỏe và yếu tố rủi ro cá nhân.
UNG THƯ VÚ

Việc tầm soát ung thư vú là một phần quan trọng của chăm sóc sức khỏe phụ nữ để phát hiện sớm các dấu hiệu bất thường và cung cấp điều trị kịp thời. Dưới đây là mô tả chi tiết về các phương pháp và khuyến nghị tầm soát ung thư vú:
TỰ KIỂM TRA VÚ ĐỀU ĐẶN HÀNG THÁNG
Tự kiểm tra vú đều đặn hàng tháng để phát hiện sớm các thay đổi, khối u, hoặc bất thường nào đó trong vùng vú. Bạn có thể tự kiểm tra vú tại nhà mỗi tháng để phát hiện bất thường nào đó, bao gồm việc kiểm tra bằng tay và trước gương.
KHÁM TẦM SOÁT VÚ HÀNG NĂM
Khám tầm soát vú do bác sĩ hoặc chuyên gia y tế thực hiện để kiểm tra sự xuất hiện của bất thường, thay đổi, hoặc khối u. Bác sĩ sẽ thực hiện kiểm tra vú và có thể yêu cầu thêm các xét nghiệm hình ảnh như siêu âm hoặc chụp X-quang (mammogram) nếu cần.
CHỤP NHŨ ẢNH HÀNG NĂM HOẶC THEO LỊCH KHÁM
Chụp nhũ ảnh là một phương pháp hình ảnh chụp X-quang đặc biệt để tìm kiếm các biến đổi nhỏ, không cảm nhận được bằng tay, trong cấu trúc tuyến vú. Nên cân nhắc thực hiện chụp nhũ ảnh hàng năm đối với phụ nữ từ 40-49 tuổi, hoặc mỗi 1-2 năm/lần đối với phụ nữ trên 50 tuổi, tùy thuộc vào lịch khám của bác sĩ và yếu tố nguy cơ cá nhân.
Tầm soát ung thư vú đều đặn và đúng cách có thể giúp phát hiện sớm và điều trị kịp thời, từ đó cải thiện tiên lượng sống và giảm nguy cơ tử vong do bệnh lý này. Đối thoại với bác sĩ để xác định lịch tầm soát phù hợp dựa trên yếu tố cá nhân và lịch sử sức khỏe của bạn.
UNG THƯ TIỀN LIỆT TUYẾN
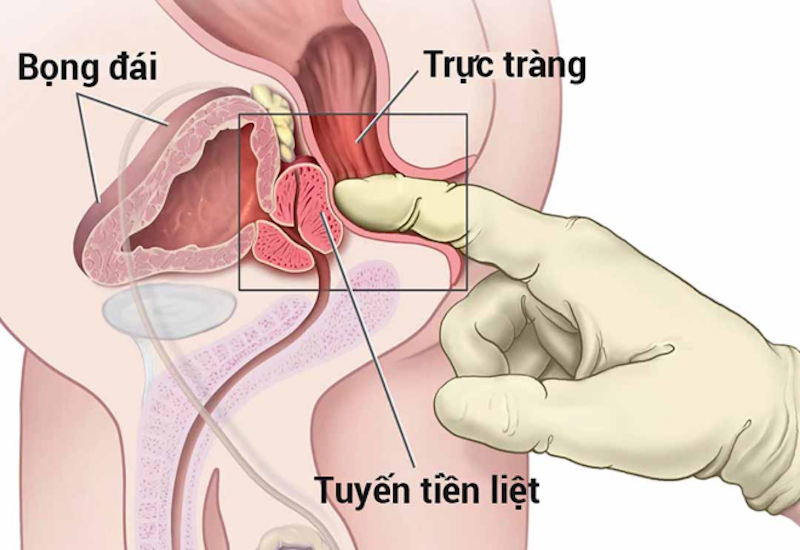
Tầm soát ung thư tuyến tiền liệt là một phần quan trọng của chăm sóc sức khỏe nam giới, đặc biệt là ở những người trên 50 tuổi. Dưới đây là mô tả chi tiết về các phương pháp tầm soát ung thư tuyến tiền liệt:
KHÁM TRỰC TRÀNG BẰNG TAY
Bác sĩ sử dụng ngón tay của mình để kiểm tra vùng tiền liệt và xác định sự cứng, sần sùi, hay bất thường nào đó. Bác sĩ sẽ đặt ngón tay có găng tay và dùng dầu nhờn để kiểm tra từng phần của tuyến tiền liệt thông qua hậu môn.
XÉT NGHIỆM KHÁNG NGUYÊN ĐẶC HIỆU CỦA TUYẾN TIỀN LIỆT (PSA) TRONG MÁU
Xét nghiệm máu để đo lường nồng độ kháng nguyên PSA, một chất được sản xuất bởi tuyến tiền liệt, và sự gia tăng có thể gợi ý về khả năng có ung thư. Một mẫu máu được lấy từ tay và sau đó được phân tích để đo lường nồng độ PSA.
CHỤP CỘNG HƯỞNG TỪ (MRI) VÙNG CHẬU
Sử dụng hình ảnh chi tiết từ MRI để xác định sự lan rộng của ung thư tuyến tiền liệt và kiểm tra xâm lấn vào các cấu trúc lân cận. Bệnh nhân sẽ nằm trong máy MRI và hình ảnh sẽ được tạo ra để đánh giá tuyến tiền liệt và vùng chậu.
CHỤP XẠ HÌNH XƯƠNG
Chụp xạ hình xương để phát hiện xâm lấn của ung thư từ tuyến tiền liệt ra xương. Bệnh nhân sẽ được chụp hình xương để xem xét xem có dấu hiệu di căn nào từ ung thư tuyến tiền liệt hay không.
SINH THIẾT
Lấy mẫu mô hoặc dịch từ tuyến tiền liệt để kiểm tra dưới kính hiển vi và xác định tính chất của tế bào. Có thể sử dụng các kỹ thuật sinh thiết kim lớn (core biopsy) để lấy mẫu mô từ các vùng nghi ngờ.
Tầm soát ung thư tuyến tiền liệt là quan trọng để phát hiện sớm bệnh lý và cung cấp điều trị kịp thời, giúp cải thiện tiên lượng sống và giảm nguy cơ tử vong. Phương pháp tầm soát nên được thảo luận và quyết định dựa trên lịch sử sức khỏe và yếu tố nguy cơ của từng người.
TẦM SOÁT UNG THƯ CÓ ĐƯỢC BẢO HIỂM Y TẾ KHÔNG?
Khám tầm soát ung thư hết bao nhiêu tiền, hay tầm soát ung thư có được bảo hiểm y tế chi trả không là điều mà nhiều người thắc mắc. Hiện nay việc tầm soát ung thư không nằm trong danh mục chi trả của bảo hiểm y tế. Tuy nhiên, nếu so sánh với chi phí điều trị khi bệnh không được phát hiện ở giai đoạn sớm, thì chi phí đầu tư cho việc tầm soát thấp hơn, mà đem lại hiệu quả cao hơn.