Nhồi máu cơ tim là một trong những vấn đề tim mạch phổ biến không chỉ ở các nước phát triển mà còn ở các quốc gia đang phát triển như Việt Nam. Mặc dù tỷ lệ tử vong do bệnh này đã giảm nhờ sự tiến bộ trong chẩn đoán và điều trị, nhưng hậu quả và biến chứng vẫn đáng lo ngại. Hãy cùng khám phá với các chuyên gia y tế về khái niệm và phương pháp điều trị hiệu quả cho nhồi máu cơ tim.
NHỒI MÁU CƠ TIM LÀ GÌ?
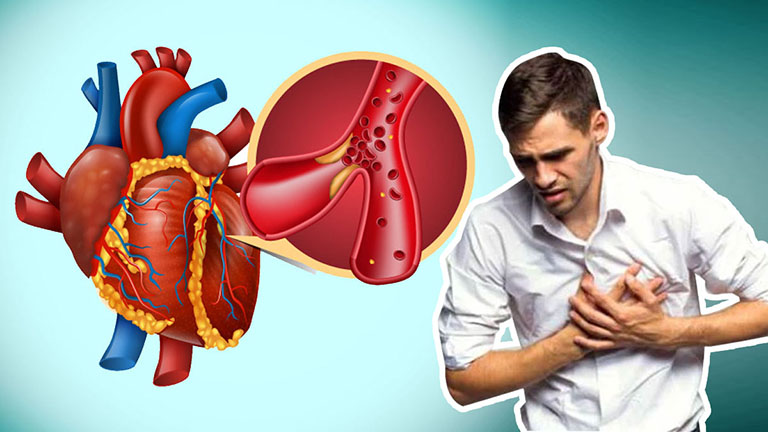
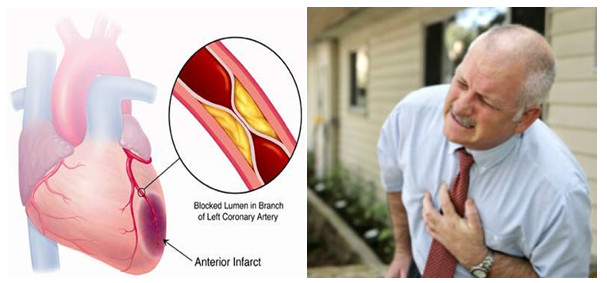
Nhồi máu cơ tim là tình trạng xảy ra khi một hoặc cả hai nhánh động mạch vành bị tắc nghẽn đột ngột, gây ra việc cơ tim không nhận đủ máu, có thể dẫn đến hoại tử cơ tim. Điều này gây ra các vấn đề nghiêm trọng như suy tim và đột tử do cơ tim không hoạt động đúng cách.
NGUYÊN NHÂN GÂY BỆNH NHỒI MÁU CƠ TIM
Nguyên nhân chính gây ra nhồi máu cơ tim là do xơ vữa động mạch, khi các mảng xơ tích tụ dần và bám vào thành mạch máu. Các thành phần của mảng xơ vữa thường bao gồm cholesterol, canxi và các mảnh vỡ tế bào.
Quá trình hình thành và phát triển của mảng xơ vữa thường bắt đầu từ khoảng tuổi 30 và kéo dài từ vài năm đến vài chục năm. Tuy nhiên, với những người có yếu tố nguy cơ như tăng huyết áp, đái tháo đường, rối loạn lipid máu, hút thuốc lá, quá trình này có thể diễn ra nhanh hơn. Những yếu tố này khiến cho các phân tử cholesterol tích tụ và bám vào thành mạch máu.
Khi mảng xơ vữa bám vào thành mạch, nó gây viêm và có thể dẫn đến bong tróc và nứt vỡ, tạo ra cục máu đông, gây tắc nghẽn trong mạch máu. Điều này ngăn cản máu không thể đến các vùng cơ tim phía sau, gây ra tổn thương và chết của các phần cơ tim đó, là nguyên nhân gây ra nhồi máu cơ tim.
DẤU HIỆU NHỒI MÁU CƠ TIM BẠN NÊN BIẾT
TRIỆU CHỨNG CẢNH BÁO NGUY CƠ NHỒI MÁU CƠ TIM
Các triệu chứng cảnh báo nguy cơ nhồi máu cơ tim có thể bao gồm:
- Lo âu, cảm giác hồi hộp.
- Đau ngực, có thể là cảm giác đè nặng, nóng rát, hoặc đau dữ dội giống như bị dao đâm, thường ở phía trước ngực bên trái và có thể lan ra các vùng khác như cổ, hàm dưới, vai, lưng, bụng hoặc cánh tay bên trái.
- Khó thở.
- Cảm giác hoa mắt, chóng mặt.
- Buồn nôn hoặc nôn mửa.
- Tăng hoặc giảm huyết áp.
- Tay và chân có thể trở nên lạnh và ẩm.
- Trở nên kích thích, lo lắng hoặc hoảng sợ.
- Có thể dẫn đến mất ý thức hoặc đột tử cơ tim.
Trong một số trường hợp, người bệnh có thể chỉ cảm thấy mệt mỏi hoặc không thoải mái vùng thượng vị mà không trải qua các triệu chứng khác.
TRIỆU CHỨNG NHỒI MÁU CƠ TIM CẤP
- Đau thắt ngực: Thường là cảm giác đau tức, đè nặng, xoắn vặn ở vùng sau xương ức hoặc ngực bên trái. Đau thường xuất hiện khi nghỉ ngơi và kéo dài hơn 15 phút. Có thể lan rộng đến lưng, cổ, cằm, vai hoặc cánh tay. Đau thường đi kèm với mệt mỏi, khó thở, mồ hôi, cảm giác hoảng loạn hoặc ngất xỉu.
- Triệu chứng tương đương: Một số người không trải qua đau thắt ngực mà thay vào đó có thể có khó thở, thay đổi trong tri giác, ngất hoặc huyết áp giảm xuống dưới mức 90/60 mmHg.
Cần lưu ý rằng không phải tất cả mọi người đều trải qua cùng một triệu chứng, và mức độ triệu chứng có thể thay đổi từ nhẹ đến nặng. Một số trường hợp cũng có thể không có biểu hiện nhồi máu cơ tim rõ ràng trước khi xảy ra sự cố cấp tính.
BIẾN CHỨNG BỆNH NHỒI MÁU CƠ TIM
BIẾN CHỨNG NHỒI MÁU CƠ TIM CẤP
Biến chứng thường gặp trong trường hợp nhồi máu cơ tim cấp bao gồm:
- Rối loạn nhịp tim: Sự tổn thương của cơ tim có thể gây ra rối loạn trong cách tín hiệu điện di chuyển trong cơ tim, dẫn đến rối loạn nhịp tim, trong một số trường hợp có thể đe dọa tính mạng, gọi là đột tử tim.
- Sốc tim: Đây là tình trạng hiếm khi cơ tim mất khả năng bơm máu đột ngột, thường xảy ra khi một phần lớn của cơ tim (thường hơn 40%) bị tổn thương.
- Suy tim: Tổn thương nặng của mô cơ tim có thể làm cho cơ tim không thể bơm máu hiệu quả, dẫn đến suy tim tạm thời hoặc kéo dài.
- Viêm màng ngoài tim: Một số trường hợp có thể gây ra phản ứng miễn dịch bất thường, dẫn đến viêm màng ngoài tim sau khi trải qua nhồi máu cơ tim, gọi là hội chứng Dressler.
- Ngừng tim: Đây là tình trạng cơ tim đột ngột ngừng đập mà không có dấu hiệu báo trước, có thể đe dọa tính mạng và dẫn đến tử vong (đột tử) nếu không điều trị kịp thời.
BIẾN CHỨNG SAU NHỒI MÁU CƠ TIM
Trong trường hợp nhồi máu cơ tim cấp không được cấp cứu và can thiệp kịp thời, người bệnh có thể phải đối mặt với những biến chứng nghiêm trọng như:
- Suy tim nặng hoặc sốc tim: Cơ tim không còn khả năng bơm máu hiệu quả, dẫn đến khó thở, huyết áp thấp, và có thể cần hỗ trợ bằng máy thở, thuốc vận mạch, hoặc dụng cụ hỗ trợ tim.
- Rối loạn nhịp tim: Tổn thương cơ tim có thể gây ra rối loạn nhịp tim, có thể dẫn đến tình trạng đột tử.
- Hở van 2 lá nặng: Dây chằng lá van đứt, gây ra hở van 2 lá nặng.
- Thủng cơ tim ở vách liên thất: Cơ tim bị thủng ở vách liên thất, dẫn đến thông nối giữa thất trái và thất phải.
- Thủng vách tim ở thành tự do: Cơ tim bị thủng ở thành tự do, gây ra tràn máu vào màng tim hoặc vỡ tim.
ĐỐI TƯỢNG DỄ MẮC BỆNH
Các đối tượng này nên thực hiện kiểm tra sức khỏe định kỳ và áp dụng các biện pháp bảo vệ sức khỏe tim mạch đúng cách:
- Người bệnh cao huyết áp: Cần theo dõi áp lực máu thường xuyên và tuân thủ điều trị được chỉ định bởi bác sĩ.
- Bệnh tiểu đường: Cần kiểm soát đường huyết, tuân thủ chế độ ăn uống và lối sống lành mạnh, đặc biệt là tránh đường và thức ăn giàu carbohydrate.
- Người từng bị tai biến mạch máu não: Cần kiểm tra sức khỏe tim mạch định kỳ để đánh giá rủi ro tái biến và điều chỉnh điều trị nếu cần.
- Người từng bị nhồi máu cơ tim, tiền sử gia đình mắc bệnh về động mạch vạch sớm: Cần kiểm tra tim mạch định kỳ và tuân thủ các biện pháp phòng ngừa như kiểm soát cholesterol và huyết áp.
- Bệnh thận mạn hoặc tiền căn bệnh tự miễn: Cần thực hiện kiểm tra sức khỏe thường xuyên để theo dõi sức khỏe tim mạch và tình trạng thận.
- Tiền sử tiền sản giật hoặc tiểu đường thai kỳ: Cần chăm sóc sức khỏe tim mạch cẩn thận trong suốt quá trình mang thai và theo dõi bởi bác sĩ.
- Tăng cholesterol, nồng độ triglyceride máu cùng các triệu chứng rối loạn lipid máu: Cần kiểm tra sức khỏe tim mạch định kỳ và điều chỉnh chế độ ăn uống và lối sống để kiểm soát lipid máu.
- Lớn tuổi (khoảng trên 40 tuổi): Cần thực hiện kiểm tra sức khỏe tim mạch định kỳ do nguy cơ tăng cao ở tuổi cao.
- Người bị béo phì hoặc thừa cân có chỉ số BMI ≥23: Cần giảm cân và duy trì một chế độ ăn uống và lối sống lành mạnh để giảm nguy cơ tim mạch.
- Hút thuốc lá: Cần ngừng hút thuốc và tham gia chương trình hỗ trợ cai thuốc lá nếu cần thiết.
- Người lười vận động: Cần thúc đẩy hoạt động thể chất đều đặn để cải thiện sức khỏe tim mạch và giảm nguy cơ mắc các bệnh tim mạch.
Việc thực hiện các biện pháp đề cập trên cùng việc tham khảo ý kiến của bác sĩ sẽ giúp bảo vệ sức khỏe tim mạch hiệu quả.
PHƯƠNG PHÁP CHẨN ĐOÁN
Các phương pháp chẩn đoán sau đây có thể được sử dụng để đánh giá tình trạng sức khỏe tim mạch và xác định các vấn đề liên quan:
- Đo điện tâm đồ (ECG): Phương pháp này ghi lại hoạt động điện của tim để đánh giá nhịp tim và các bất thường có thể xuất hiện.
- Điện tâm đồ gắng sức (Stress test): Kiểm tra hoạt động của tim khi cơ thể đang tập thể dục, giúp phát hiện các vấn đề tim mạch ẩn.
- Siêu âm tim 4D và Siêu âm tim gắng sức: Cung cấp hình ảnh chính xác về cấu trúc và chức năng của tim, bao gồm khả năng bơm máu và hình dạng của các ngăn tim.
- Xét nghiệm máu (Blood tests) tìm các dấu hiệu của hoại tử cơ tim như men Troponin I, Troponin T: Các dấu hiệu này thường được tăng lên trong trường hợp tổn thương cơ tim và có thể cung cấp thông tin quan trọng về việc xác định cơ thể có mắc bệnh nhồi máu cơ tim hay không.
- CT động mạch vành: Một kỹ thuật hình ảnh sử dụng tia X để tạo ra hình ảnh chi tiết về các động mạch của trái tim vàng.
- Chụp động mạch vành bằng DSA (Digital Subtraction Angiography): Một phương pháp hình ảnh tiên tiến để xem xét sự thông thoáng và các vấn đề về động mạch vành.
Những phương pháp này thường được sử dụng một cách kết hợp để đưa ra chẩn đoán chính xác và tạo ra kế hoạch điều trị phù hợp cho bệnh nhân. Quyết định sử dụng phương pháp chẩn đoán cụ thể nào sẽ phụ thuộc vào triệu chứng cụ thể của bệnh nhân và các yếu tố rủi ro cá nhân.
NHỒI MÁU CƠ TIM SỐNG ĐƯỢC BAO LÂU?
Tỷ lệ sống sót của người mắc bệnh nhồi máu cơ tim phụ thuộc vào nhiều yếu tố, bao gồm thời gian phát hiện bệnh, can thiệp cấp cứu ban đầu, phương pháp điều trị và quá trình phục hồi sức khoẻ. Dữ liệu thống kê cho thấy rằng:
- 80% nam giới sống qua được một năm sau khi mắc bệnh.
- 61,6% nam giới sống qua được năm năm.
- 46,2% nam giới sống qua được mười năm.
- Tuy nhiên, tỷ lệ tử vong sớm ở phụ nữ cao hơn 45% so với nam giới.
Ngay cả sau khi được cứu sống, người bệnh vẫn phải đối mặt với nguy cơ tái phát bệnh và suy tim. Khoảng 13% nam giới và 40% phụ nữ có khả năng mắc lại bệnh trong vòng 5 năm sau cơn nhồi máu cơ tim đầu tiên. Điều này làm tăng nguy cơ mắc suy tim ở những người này so với người không mắc bệnh tim.
ĐIỀU TRỊ NHỒI MÁU CƠ TIM
Điều trị nhồi máu cơ tim bao gồm các biện pháp hỗ trợ và điều trị chính như sau:
ĐIỀU TRỊ HỖ TRỢ
- Hỗ trợ thở Oxy: Để cung cấp oxy cho cơ thể khi có dấu hiệu giảm oxy trong máu.
- Thuốc giảm đau: Sử dụng để giảm các triệu chứng đau thắt ngực.
- Thuốc kiểm soát nhịp tim: Được sử dụng để duy trì nhịp tim ổn định và kiểm soát các vấn đề liên quan đến nhịp tim.
ĐIỀU TRỊ CHÍNH
- Can thiệp mạch vành (PCI): Thực hiện để mở rộng và làm thông thoáng các động mạch vành bị tắc nghẽn. Việc này giúp cải thiện lưu thông máu đến cơ tim. Thông thường, stent được đặt vào vị trí tắc nghẽn để giữ cho động mạch mở ra và duy trì lưu thông máu.
- Phẫu thuật bắc cầu mạch vành (CABG): Một phẫu thuật mở rộng để tạo ra các đoạn mạch máu mới (cầu nối) từ các đoạn mạch máu khác trên cơ thể để vượt qua các đoạn động mạch vành bị tắc nghẽn.
ĐIỀU TRỊ LÂU DÀI SAU NHỒI MÁU CƠ TIM CẤP:
- Thay đổi lối sống: Bao gồm tập thể dục đều đặn, giảm cân (nếu cần thiết), ngừng hút thuốc lá, hạn chế tiêu thụ rượu và thực phẩm chứa nhiều muối, tăng cường tiêu thụ trái cây, rau củ, hạt và thực phẩm giàu omega-3, đồng thời thực hiện các biện pháp giảm căng thẳng và thư giãn.
- Sử dụng thuốc: Bao gồm sử dụng thuốc chống kết tập tiểu cầu và điều trị các bệnh đi kèm như tăng huyết áp, đường huyết cao, và rối loạn mỡ máu.
- Kiểm tra sức khỏe định kỳ: Để theo dõi tiến triển và điều chỉnh điều trị khi cần thiết.
Quá trình điều trị và quản lý sau nhồi máu cơ tim cần được thực hiện dưới sự hướng dẫn của bác sĩ chuyên khoa và tuân thủ theo chỉ định của họ.
PHÒNG NGỪA NHỒI MÁU CƠ TIM
Để phòng ngừa nhồi máu cơ tim, người bệnh có thể thực hiện các biện pháp sau:
- Tìm hiểu về nguyên nhân: Hiểu rõ về nguyên nhân gây bệnh như xơ vữa động mạch vành giúp người bệnh có hướng phòng tránh phù hợp.
- Chế độ ăn uống và tập thể dục: Thực hiện chế độ ăn uống lành mạnh và tập thể dục đều đặn là quan trọng để kiểm soát các yếu tố nguy cơ bệnh mạch vành.
- Bỏ thuốc lá: Hút thuốc lá là một trong những yếu tố nguy cơ chính gây nhồi máu cơ tim, việc bỏ hút thuốc là cách hiệu quả để giảm nguy cơ bệnh tim mạch.
- Giảm rượu bia: Tiêu thụ rượu bia quá mức có thể tăng nguy cơ mắc bệnh tim mạch, do đó, giảm cân nặng và kiểm soát lượng rượu uống là cách phòng tránh hiệu quả.
- Giảm cân, duy trì BMI dưới 23 kg/m2: Béo phì và thừa cân là yếu tố nguy cơ cao cho nhồi máu cơ tim, việc giảm cân và duy trì cân nặng ở mức khoa học là cần thiết.
- Tập thể dục: Tập thể dục đều đặn giúp tăng cường sức khỏe tim mạch, cải thiện tuần hoàn máu và kiểm soát cân nặng.
Những biện pháp trên, khi kết hợp với sự hỗ trợ và hướng dẫn của bác sĩ chuyên khoa, sẽ giúp giảm nguy cơ mắc bệnh nhồi máu cơ tim và cải thiện sức khỏe tim mạch tổng thể.