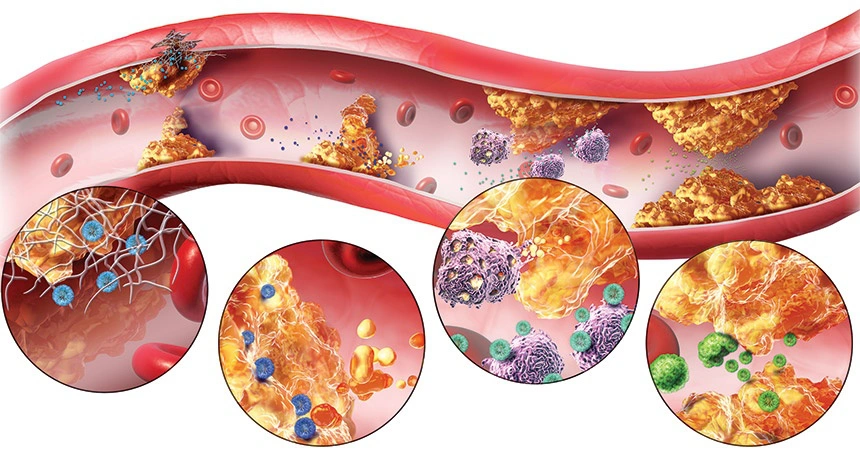
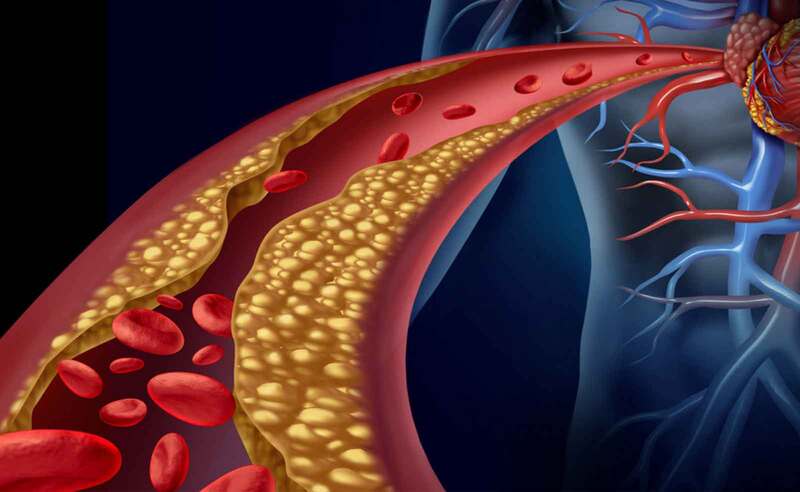
Rối loạn mỡ máu là tiền căn gây nên các bệnh lý nghiêm trọng, đe dọa sức khỏe người bệnh như thuyên tắc mạch vành, nhồi máu cơ tim, thiếu máu não, đột quỵ. Rối loạn mỡ máu ngày càng trẻ hóa bắt nguồn từ nhiều nguyên nhân. Lạm dụng rượu bia, thừa cân, béo phì, lười vận động… được xem là nguyên nhân góp phần gây rối loạn mỡ máu ở người trẻ.
RỐI LOẠN MỠ MÁU LÀ GÌ?
Rối loạn mỡ máu là tình trạng nồng độ chất béo trong máu quá cao hoặc quá thấp. Các chất béo trong máu bao gồm cholesterol, triglyceride và lipoprotein. Cholesterol là một loại chất béo cần thiết cho cơ thể, nhưng khi nồng độ cholesterol quá cao có thể gây ra các bệnh tim mạch, đột quỵ, tắc động mạch. Triglyceride là một loại chất béo trung tính, khi nồng độ triglyceride quá cao có thể gây ra các bệnh gan, béo phì, tiểu đường.
TRIỆU CHỨNG RỐI LOẠN MỠ MÁU THƯỜNG GẶP
Rối loạn mỡ máu thường không có triệu chứng rõ ràng, vì vậy nhiều người thường không biết mình mắc bệnh. Tuy nhiên, một số người có thể gặp một số triệu chứng như:
- Đau tức ngực, áp lực ở ngực: Đây là dấu hiệu của các bệnh tim mạch do rối loạn mỡ máu gây ra.
- Khó thở, đau khi hít thở mạnh: Đây là dấu hiệu của tắc nghẽn mạch máu phổi do rối loạn mỡ máu gây ra.
- Đau, căng ở khu vực cổ, quai hàm, vai, lưng: Đây là dấu hiệu của tắc nghẽn động mạch cảnh do rối loạn mỡ máu gây ra.
- Nhịp tim nhanh: Đây là dấu hiệu của thiếu máu do rối loạn mỡ máu gây ra.
- Ngất xỉu: Đây là dấu hiệu của thiếu máu trầm trọng do rối loạn mỡ máu gây ra.
NGUYÊN NHÂN RỐI LOẠN MỠ MÁU
NGUYÊN NHÂN GÂY RỐI LOẠN MỠ MÁU NGUYÊN PHÁT
Là tình trạng rối loạn mỡ máu liên quan đến đột biến gen đơn hoặc đa gen dẫn đến sản xuất quá mức hoặc giảm thanh thải LDL; hoặc trong quá trình sản xuất thiếu hoặc thanh thải quá mức HDL.
- Tăng mỡ máu có tính chất gia đình: nguyên nhân di truyền phổ biến nhất ở cả cholesterol LDL cao và chất béo trung tính cao. Nếu bệnh sử ghi nhận rối loạn mỡ máu có tính gia đình, người bệnh có thể phát triển những dấu ấn rối loạn nồng độ mỡ trong máu ở tuổi thiếu niên hoặc tầm 20 tuổi.
- Tăng cholesterol máu gia đình và tăng cholesterol máu đa gen: đặc trưng bởi cholesterol toàn phần cao.
- Tăng apobetalipoprotein huyết gia đình: hàm lượng apolipoprotein B cao (một loại protein và là một phần của cholesterol LDL).
NGUYÊN NHÂN VÀ YẾU TỐ RỦI RO GÂY RỐI LOẠN MỠ MÁU THỨ PHÁT
Các nguyên nhân có thể gây rối loạn mỡ máu bắt nguồn từ thói quen, tổ chức lối sống như:
- Tiêu thụ quá nhiều calo, chất béo bão hòa, cholesterol và chất béo chuyển hóa: Chế độ ăn uống không lành mạnh là nguyên nhân hàng đầu gây rối loạn mỡ máu. Khi tiêu thụ quá nhiều calo, chất béo bão hòa, cholesterol và chất béo chuyển hóa, cơ thể sẽ tích tụ chất béo trong máu, dẫn đến tăng cholesterol LDL và triglyceride.
- Thói quen sử dụng đồ uống kích thích, đồ uống có cồn: Các chất kích thích như caffeine, rượu có thể làm tăng huyết áp, dẫn đến tăng nguy cơ mắc các bệnh tim mạch.
- Mắc các bệnh lý thận mạn tính, đái tháo đường, suy giáp, xơ gan-mật nguyên phát, các bệnh gan ứ mật khác: Các bệnh lý này có thể ảnh hưởng đến quá trình chuyển hóa cholesterol và triglyceride, dẫn đến rối loạn mỡ máu.
- Sử dụng các loại thuốc có hoạt tính cao: Một số loại thuốc có thể gây rối loạn mỡ máu như thiazid, retinoid, các thuốc kháng retrovirus hoạt tính cao, cyclosporine, tacrolimus, estrogen và progestin và glucocorticoid…
- Hút thuốc lá và các chế phẩm từ thuốc lá: Hút thuốc lá có thể làm tăng nguy cơ mắc các bệnh tim mạch, bao gồm cả rối loạn mỡ máu.
- Hội chứng buồng trứng đa nang (PCOS), hội chứng Cushing, rối loạn đường ruột (IBS): Các bệnh lý này có thể ảnh hưởng đến quá trình chuyển hóa cholesterol và triglyceride, dẫn đến rối loạn mỡ máu.
- Nhiễm hội chứng suy giảm miễn dịch ở người HIV và hội chứng thận hư: Các bệnh lý này có thể ảnh hưởng đến quá trình chuyển hóa cholesterol và triglyceride, dẫn đến rối loạn mỡ máu.
PHƯƠNG PHÁP CHẨN ĐOÁN RỐI LOẠN MỠ MÁU
Xét nghiệm máu là phương pháp chẩn đoán rối loạn mỡ máu ở người bệnh. Các chỉ số sau xét nghiệm cho biết nồng độ cao, thấp hay trong phạm vi lành mạnh của LDL, HDL, chất béo trung tính.
Các chỉ số xét nghiệm rối loạn mỡ máu:
- Cholesterol toàn phần: Cholesterol toàn phần là tổng lượng cholesterol trong máu. Nồng độ cholesterol toàn phần bình thường là < 200 mg/dL.
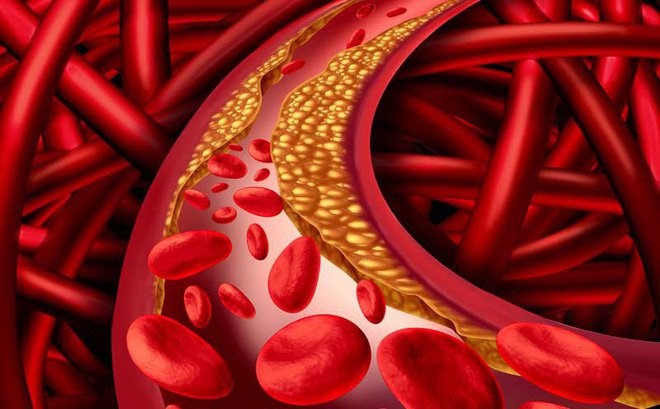
- Cholesterol LDL: Cholesterol LDL còn được gọi là cholesterol xấu. Cholesterol LDL có thể tích tụ trong thành mạch máu, tạo thành các mảng bám. Các mảng bám này có thể gây tắc nghẽn mạch máu, dẫn đến các bệnh tim mạch, đột quỵ. Nồng độ cholesterol LDL bình thường là < 130 mg/dL.
- Cholesterol HDL: Cholesterol HDL còn được gọi là cholesterol tốt. Cholesterol HDL giúp loại bỏ cholesterol LDL ra khỏi máu. Nồng độ cholesterol HDL bình thường là > 40 mg/dL ở nam giới và > 50 mg/dL ở nữ giới.
- Triglyceride: Triglyceride là một loại chất béo trung tính. Triglyceride cao có thể làm tăng nguy cơ mắc bệnh tim mạch, đột quỵ, tiểu đường. Nồng độ triglyceride bình thường là < 150 mg/dL.
PHƯƠNG PHÁP ĐIỀU TRỊ TÌNH TRẠNG RỐI LOẠN MỠ MÁU
Mục tiêu điều trị rối loạn mỡ máu là hạn chế khả năng xảy ra các bệnh lý tim mạch do xơ vữa động mạch như hội chứng mạch vành cấp tính, nhồi máu cơ tim, đột quỵ, thiếu máu não thoáng qua hoặc bệnh động mạch ngoại biên được cho liên quan đến tình trạng này.
Điều trị rối loạn mỡ máu phụ thuộc vào nguyên nhân gây tình trạng rối loạn cũng như mức độ nghiêm trọng của bệnh. Mục tiêu điều trị dựa vào đích LDL, đích LDL có sự thay đổi với từng ca bệnh, người bệnh thuộc nhóm nguy cơ cao, trung bình hay thấp.
Cholesterol cao thường được chỉ định điều trị bằng statin. Thuốc có cơ chế cản trở quá trình sản xuất cholesterol trong gan.
Nếu phương pháp statin không làm giảm mức LDL và chất béo trung tính, một số loại thuốc có thể được chỉ định:
- Ezetimib: Giúp giảm hấp thu cholesterol LDL từ ruột.
- Niacin: Giúp tăng sản xuất cholesterol HDL và giảm sản xuất triglyceride.
- Fibrate: Giúp tăng sản xuất cholesterol HDL và giảm sản xuất triglyceride.
- Chất cô lập axit mật: Giúp liên kết cholesterol LDL trong ruột và ngăn không cho cơ thể hấp thụ.
- Evolocumab và Alirocumab: Thuốc ức chế PCSK9 giúp giảm sản xuất protein PCSK9, từ đó giúp giảm hấp thu cholesterol LDL.
- Lomitapide và mipomersen: Thuốc ức chế apolipoprotein B giúp giảm sản xuất cholesterol LDL.
CÁCH PHÒNG TRÁNH RỐI LOẠN MỠ MÁU
Mọi người đều có nguy cơ bị rối loạn mỡ máu cũng như không có biện pháp cụ thể giúp phòng tránh rối loạn mỡ máu. Tuy nhiên, một số lưu ý có thể giảm thiểu khả năng mắc rối loạn mỡ máu như:
- Chế độ ăn uống lành mạnh, tăng cường rau xanh, trái cây tươi trong thực đơn hàng ngày để tăng chất xơ.
- Điều chỉnh lối sống khoa học, tập thể dục tăng cường sức khỏe.
- Duy trì cân nặng, hạn chế tình trạng thừa cân, béo phì.
- Bỏ thói quen hút thuốc lá, sử dụng rượu bia, đồ uống có cồn, nước ngọt…
- Dùng chất béo không bão hòa lành mạnh có trong các loại hạt, đậu, dầu cá, dầu oliu…
- Uống nhiều nước.
- Tránh ngồi trong thời gian dài, có thể đi lại, vận động nhẹ trong thời gian làm việc.
- Hạn chế chất béo không lành mạnh có trong thịt đỏ, sản phẩm từ sữa, carbohydrate tinh chế, chocolate, thực phẩm chiên.
- Nếu bệnh sử gia đình ghi nhận mắc cholesterol cao, thế hệ sau cần chủ động thăm khám sức khỏe định kỳ nhằm sớm phát hiện dấu ấn bệnh, tránh biến chứng nghiêm trọng xảy ra.
MỘT SỐ LƯU Ý KHI ĐIỀU TRỊ RỐI LOẠN MỠ MÁU
Người bệnh cần tuân thủ theo đúng chỉ định của bác sĩ về liều lượng và thời gian sử dụng thuốc.
Cần thăm khám định kỳ để theo dõi hiệu quả điều trị và phát hiện sớm các biến chứng.
Cần kết hợp với chế độ ăn uống lành mạnh và tập thể dục thường xuyên để tăng hiệu quả điều trị.
Cần tránh một số loại thực phẩm có thể làm tăng cholesterol và triglyceride trong máu như:
- Thịt đỏ, nội tạng động vật.
- Sản phẩm từ sữa nguyên kem.
- Chế biến dầu, bơ, shortening, mỡ động vật.
- Thực phẩm chiên rán, nướng.
- Bánh ngọt, bánh quy, kem, nước ngọt, đồ uống có cồn.
Theo khuyến cáo của Hiệp hội Tim mạch Hoa Kỳ (AHA), chúng ta không dùng nhiều hơn 6% lượng calo hàng ngày từ chất béo bão hòa; cũng như tránh xa chất béo chuyển hóa để phòng ngừa rối loạn mỡ máu. Mỗi người nên ưu tiên ngũ cốc, trái cây, rau quả… trong khẩu phần ăn hàng ngày, đồng thời chủ động khám sức khỏe định kỳ tầm soát rối loạn mỡ máu để phát hiện và điều trị kịp thời.