Viêm màng não là sự viêm của màng não và khoang dưới nhện, có thể do nhiễm trùng, bệnh lý khác hoặc phản ứng với thuốc. Mức độ nghiêm trọng và nguy hiểm thay đổi tùy theo từng trường hợp. Triệu chứng thường gặp là đau đầu, sốt và cứng cổ, chẩn đoán thông qua xét nghiệm dịch não tủy. Điều trị bao gồm sử dụng kháng sinh cùng các biện pháp hỗ trợ khác.
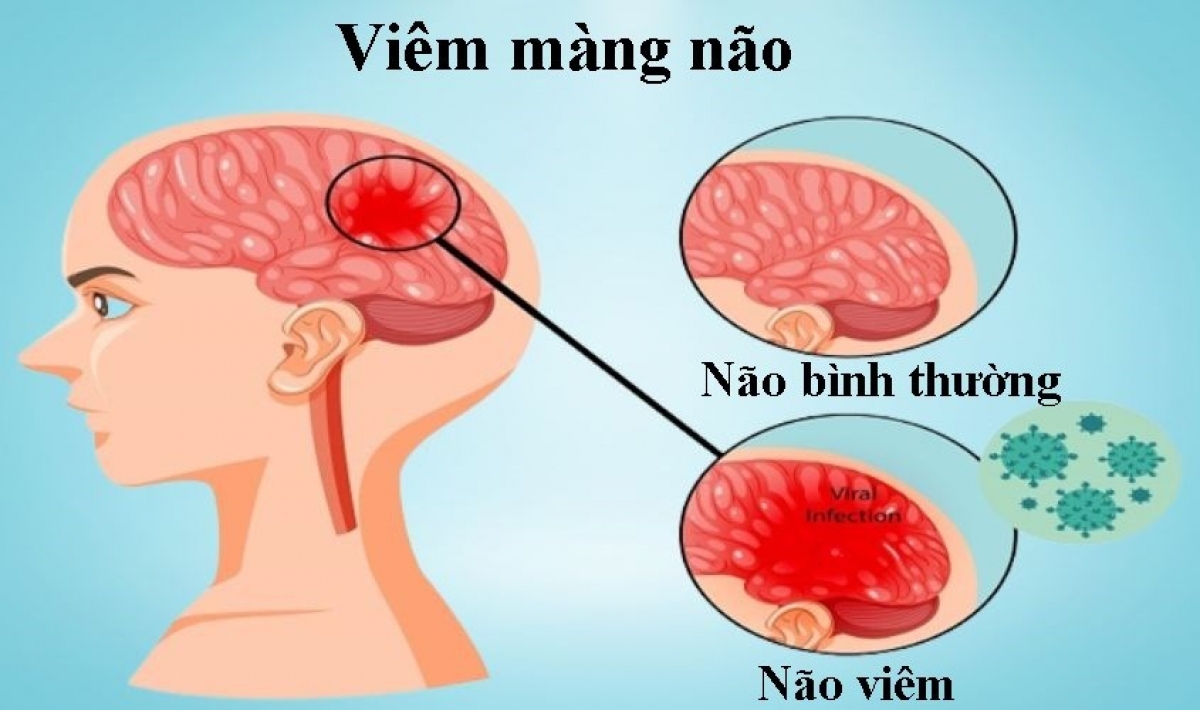
VIÊM MÀNG NÃO LÀ GÌ?
Viêm màng não là tình trạng nhiễm trùng của các màng bảo vệ bao quanh não và tủy sống, gây ra bởi vi khuẩn, virus hoặc vi sinh vật khác. Đây là một bệnh phổ biến nhất ở trẻ sơ sinh và trẻ nhỏ.
DẤU HIỆU VIÊM MÀNG NÃO
Dấu hiệu của viêm màng não có thể phụ thuộc vào nguyên nhân gây ra bệnh. Dưới đây là một số dấu hiệu chính của viêm màng não theo từng nguyên nhân:
TRIỆU CHỨNG VIÊM MÀNG NÃO DO VIRUS
- Ở trẻ sơ sinh: Biếng ăn, quấy khóc, nôn ói, tiêu chảy, phát ban, vấn đề hô hấp.
- Ở người lớn: Đau đầu, sốt, cổ cứng, co giật, nhạy cảm với ánh sáng, buồn ngủ, hôn mê, buồn nôn và nôn, giảm cảm giác thèm ăn, tâm trạng thất thường.
BIỂU HIỆN VIÊM MÀNG NÃO DO VI KHUẨN
Tâm trạng thất thường, buồn nôn và nôn, nhạy cảm với ánh sáng, cáu gắt, đau đầu, sốt, ớn lạnh, cổ cứng, vùng da chuyển màu tím, buồn ngủ, hôn mê.
TRIỆU CHỨNG VIÊM MÀNG NÃO DO NẤM
Buồn nôn và nôn, nhạy cảm với ánh sáng, cứng cổ, sốt, đau đầu, mệt mỏi, nhầm lẫn hoặc mất phương hướng.
TRIỆU CHỨNG VIÊM MÀNG NÃO DO MÃN TÍNH
Triệu chứng kéo dài hơn 4 tuần, tương tự như viêm màng não cấp tính nhưng thường phát triển chậm hơn. Khi xuất hiện các triệu chứng trên, cần đến bệnh viện để được thăm khám và điều trị kịp thời.
BỆNH VIÊM MÀNG NÃO CÓ NGUY HIỂM KHÔNG?
Viêm màng não là một bệnh lý nguy hiểm và có thể gây tử vong nếu không được phát hiện và điều trị kịp thời. Tỷ lệ tử vong của bệnh nhân viêm màng não có thể cao, lên đến 20-50% trong trường hợp phát hiện và điều trị muộn. Ngay cả khi bệnh nhân sống sót, nguy cơ phải sống chung với các di chứng của viêm màng não là khá cao, từ 30-50%. Do đó, việc nhận biết và điều trị bệnh sớm là rất quan trọng để giảm thiểu nguy cơ và hậu quả của bệnh.
BIẾN CHỨNG VÀ DI CHỨNG BỆNH VIÊM MÀNG NÃO
Các biến chứng, di chứng sau viêm màng não có thể làm ảnh hưởng nghiêm trọng đến chất lượng cuộc sống và sức khỏe của người bệnh. Dưới đây là một số di chứng phổ biến:
NHIỄM TRÙNG MÁU
Đây là một biến chứng nguy hiểm có thể dẫn đến tử vong nếu không được điều trị kịp thời. Những trường hợp sống sót cũng có thể phải đối mặt với việc cắt bỏ tứ chi, ngón tay hoặc ngón chân để ngăn chặn sự lan rộng của nhiễm trùng.
VIÊM KHỚP
Viêm màng não có thể gây ra viêm khớp, là một di chứng phổ biến sau bệnh.
ĐAU NỬA ĐẦU
Tổn thương đến hệ thống thần kinh có thể gây ra đau nửa đầu kéo dài và có thể dẫn đến các vấn đề nghiêm trọng khác như nhồi máu não và co giật.
MẤT THÍNH LỰC
Viêm màng não có thể gây mất thính lực, đặc biệt là ở trẻ em, ảnh hưởng đến khả năng ngôn ngữ và hành vi khi trưởng thành.
SUY GIẢM NHẬN THỨC
Tổn thương tế bào thần kinh vĩnh viễn do viêm màng não có thể dẫn đến suy giảm nhận thức và các vấn đề liên quan đến chức năng trí não.
CO GIẬT VÀ ĐỘNG KINH
Co giật và động kinh là biểu hiện thường gặp của viêm màng não và có thể kéo dài và khó kiểm soát.
Việc nhận biết và điều trị kịp thời là quan trọng để giảm thiểu nguy cơ gặp phải các di chứng này sau viêm màng não.
CHẨN ĐOÁN VIÊM MÀNG NÃO
Để chẩn đoán viêm màng não, các phương pháp sau thường được sử dụng:
XÉT NGHIỆM DỊCH NÃO TỦY
Phân tích dịch não tủy là phương pháp chẩn đoán chính cho viêm màng não. Chọc dịch não tủy là một thủ thuật an toàn để lấy mẫu dịch não tủy và phân tích các chỉ số, bao gồm vi khuẩn, vi rút, tế bào, và hóa sinh.
CHẨN ĐOÁN HÌNH ẢNH THẦN KINH
Nếu có dấu hiệu của tăng áp lực nội sọ hoặc hiệu ứng khối, như suy giảm ý thức, co giật, hoặc các dấu hiệu của nhiễm HIV hoặc suy giảm miễn dịch, chẩn đoán hình ảnh thần kinh bằng CT hoặc chụp cộng hưởng từ MRI có thể được thực hiện trước khi chọc dò tủy.
CẤY MÁU
Trong trường hợp chọc dịch não tủy bị trì hoãn, cấy máu có thể được thực hiện để xác định vi khuẩn hoặc virus có mặt trong máu.
CHỌC DỊCH NÃO TỦY
Đây là phương pháp chính xác nhất để xác định viêm màng não. Tuy nhiên, nếu có nghi ngờ về nhiễm trùng da hoặc viêm màng tủy, việc chọc dịch có thể được thực hiện ở vị trí khác, thường là vào bể lớn hoặc phía trên cột sống cổ C2 dưới hướng dẫn của X quang.
VIÊM MÀNG NÃO CÓ CHỮA ĐƯỢC KHÔNG
Viêm màng não có thể được chữa trị, nhưng điều này phụ thuộc vào nguyên nhân gây ra viêm màng não cũng như thời điểm chẩn đoán và điều trị. Viêm màng não có thể do vi khuẩn, virus, nấm, hoặc các nguyên nhân khác, và mỗi nguyên nhân đòi hỏi phương pháp điều trị khác nhau.
Trong một số trường hợp, đặc biệt là khi được phát hiện và điều trị sớm, viêm màng não có thể được kiểm soát và điều trị thành công. Tuy nhiên, trong một số trường hợp nặng, đặc biệt là khi có các biến chứng nghiêm trọng hoặc không được chẩn đoán và điều trị kịp thời, viêm màng não có thể gây tử vong hoặc gây ra di chứng kéo dài.
ĐIỀU TRỊ VIÊM MÀNG NÃO
Đối với điều trị viêm màng não, phương pháp điều trị thường bao gồm:
ĐIỀU TRỊ KHÁNG SINH
Trong trường hợp viêm màng não nhiễm trùng, việc sử dụng kháng sinh là cần thiết để tiêu diệt vi khuẩn gây bệnh.
ĐIỀU TRỊ BỔ TRỢ
- Các biện pháp hỗ trợ như duy trì sự cân bằng nước và điện giữa cơ thể.
- Điều trị biến chứng hoặc các bệnh lý phối hợp có thể xuất hiện cùng viêm màng não.
- Loại bỏ các thuốc có thể là nguyên nhân gây bệnh, như thuốc gây dị ứng.
Trong trường hợp viêm màng não do vi khuẩn, có thể sử dụng corticosteroid để giảm viêm và phục hồi chức năng não.
Việc điều trị viêm màng não đòi hỏi sự can thiệp kịp thời và chính xác từ các chuyên gia y tế, và phương pháp điều trị có thể thay đổi tùy thuộc vào nguyên nhân cụ thể và tình trạng sức khỏe của bệnh nhân.
BIỆN PHÁP PHÒNG NGỪA
Để phòng ngừa viêm màng não, các biện pháp sau có thể được thực hiện:
- Giữ ấm và chăm sóc sức khỏe: Đặc biệt quan trọng là chăm sóc tốt cho trẻ những khi thời tiết thay đổi và khi có dịch cảm cúm. Điều trị kịp thời các bệnh như viêm mũi họng hoặc viêm tai cũng là một biện pháp quan trọng để ngăn ngừa viêm màng não.
- Tiêm phòng: Tiêm phòng là một biện pháp hiệu quả để hạn chế khả năng mắc bệnh. Các loại vaccine như vaccine Haemophilus influenzae tuýp B (Hib), vaccine phế cầu khuẩn, và vaccin não mô khuẩn có thể giúp ngăn ngừa viêm màng não do vi trùng.
- Phòng ngừa tiếp xúc với người mắc bệnh: Trong trường hợp tiếp xúc gần với người bị nhiễm vi trùng não mô cầu, người tiếp xúc có thể được cho thuốc kháng sinh phòng ngừa để giảm khả năng mắc bệnh.
Việc thực hiện các biện pháp phòng ngừa này có thể giúp giảm nguy cơ mắc viêm màng não và bảo vệ sức khỏe của cộng đồng.
MỘT SỐ CÂU HỎI THƯỜNG GẶP
1. Viêm màng não điều trị bao lâu?
Thời gian điều trị viêm màng não có thể khác nhau tùy thuộc vào nguyên nhân gây ra viêm màng não, mức độ nghiêm trọng của bệnh, thời điểm chẩn đoán và bắt đầu điều trị, cũng như phản ứng của cơ thể với phương pháp điều trị.
2. Viêm màng não có lây không?
Viêm màng não có thể lây từ người này sang người khác thông qua các đường lây truyền như tiếp xúc gần, tiếp xúc với dịch cơ thể như dịch não tủy hoặc dịch mũi họng của người bị nhiễm, hoặc thông qua việc tiếp xúc với các bề mặt mà người nhiễm bệnh đã tiếp xúc trước đó.
Tuy nhiên, viêm màng não không phải là một bệnh lây truyền rộng rãi như một số bệnh truyền nhiễm khác như cúm hay bệnh sốt rét. Điều này có nghĩa là để lây viêm màng não, thường cần có một sự tiếp xúc gần và tiếp xúc trực tiếp với các chất lây truyền từ người nhiễm bệnh.




