Lạc nội mạc tử cung là căn bệnh khá phổ biến ở chị em phụ nữ. Cứ 10 phụ nữ thì có 1 người được chẩn đoán lạc nội mạc tử cung. Thế nhưng, phải mất từ 3-11 năm để phát hiện ra bệnh, bởi các triệu chứng thường không rõ rệt trong giai đoạn đầu. Lạc nội mạc tử cung khiến phụ nữ khó mang thai, thậm chí vô sinh. Do đó, trong bài viết hôm nay phunutoancau sẽ chia sẻ một số thông tin liên quan nhằm giúp các bạn giải đáp lạc nội mạc tử cung là gì.
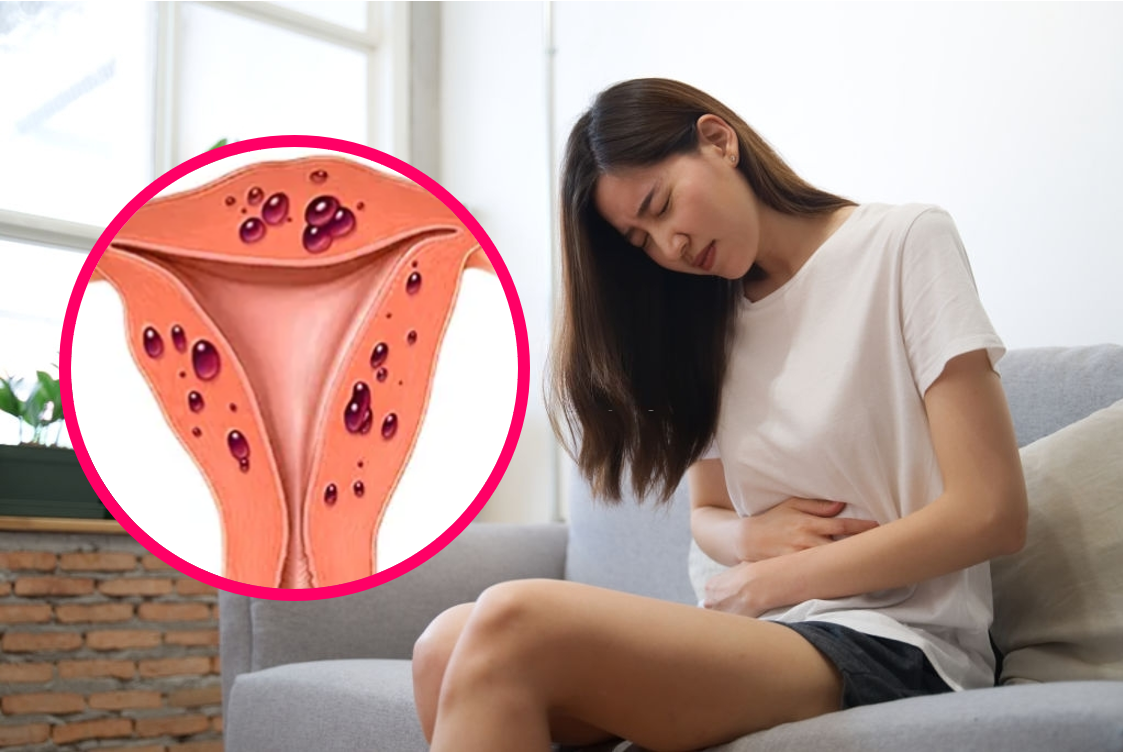
LẠC NỘI MẠC TỬ CUNG LÀ GÌ?
Lạc nội mạc tử cung là một bệnh lý phụ khoa phổ biến, ảnh hưởng đến khoảng 10% phụ nữ trong độ tuổi sinh sản. Bệnh xảy ra khi các tế bào nội mạc tử cung, vốn chỉ có ở trong lòng tử cung, phát triển ở những vị trí khác trong cơ thể, thường là ở vùng chậu.
Nếu khối lạc nội mạc cổ tử cung tiếp tục tăng trưởng, sẽ gây ra một loạt vấn đề như:
- Làm tắc ống dẫn trứng khi khối u bao phủ hoặc làm tổn thương buồng trứng. Máu bị kẹt trong buồng trứng có khả năng tạo thành u nang.
- Viêm (sưng tấy), đau bụng nhiều khi hành kinh.
- Hình thành mô sẹo và kết dính (loại mô có khả năng liên kết các cơ quan với nhau). Mô sẹo này là nguyên nhân gây đau vùng chậu và khiến người bệnh khó thụ thai
- Các vấn đề về ruột và bàng quang.
CÁC LOẠI LẠC NỘI MẠC TỬ CUNG
Có ba loại lạc nội mạc tử cung chính, dựa trên vị trí khởi phát của bệnh:
- Tổn thương phúc mạc bề ngoài: Đây là loại phổ biến nhất. Bạn sẽ thấy xuất hiện tổn thương trên màng bụng – là một màng mỏng che phủ mặt trong ổ bụng, các tạng trong bụng và khoang chậu.
- U nội mạc tử cung (tổn thương buồng trứng): Những u nang sẫm màu, chứa đầy chất lỏng này hình thành sâu trong buồng trứng của người bệnh. Chúng có thể làm hỏng các mô khỏe mạnh xung quanh.
- Nội mạc tử cung xâm nhập sâu: Loại này phát triển dưới phúc mạc và gây tổn thương đến các cơ quan gần tử cung, chẳng hạn như ruột hoặc bàng quang. Khoảng 1 – 5% phụ nữ gặp tình trạng này.
TRIỆU CHỨNG CỦA LẠC NỘI MẠC TỬ CUNG
Triệu chứng phổ biến nhất của lạc nội mạc tử cung là đau vùng chậu, đặc biệt là trước và trong kỳ kinh nguyệt. Đau có thể từ nhẹ đến nặng, và có thể kéo dài suốt cả tháng.
Các triệu chứng khác của lạc nội mạc tử cung bao gồm:
- Đau khi quan hệ tình dục
- Đau khi đi tiểu hoặc đi đại tiện
- Chảy máu giữa kỳ kinh
- Rối loạn kinh nguyệt
- Mệt mỏi
NGUYÊN NHÂN GÂY BỆNH LẠC NỘI MẠC TỬ CUNG
Hiện nay, nguyên nhân gây bệnh lạc nội mạc tử cung vẫn chưa được biết rõ. Tuy nhiên, các nhà khoa học tin rằng có thể liên quan đến một số yếu tố sau:
KINH NGUYỆT TRÀO NGƯỢC
Đây được xem là nguyên nhân chính gây ra bệnh lạc nội mạc tử cung. Trong giai đoạn hành kinh, máu kinh có chứa các tế bào nội mạc tử cung có thể chảy ngược vào buồng trứng, ống dẫn trứng và lên đến vùng chậu. Các tế bào này sẽ bám vào các cơ quan trong vùng chậu và phát triển thành các khối u lạc nội mạc.
BIẾN ĐỔI TẾ BÀO PHÚC MẠC VÀ TẾ BÀO PHÔI
Theo một số nghiên cứu, các tế bào phúc mạc và tế bào phôi có thể bị biến đổi thành tế bào nội mạc tử cung. Điều này có thể do tác động của hormone estrogen hoặc do rối loạn hệ miễn dịch.
RỐI LOẠN HỆ MIỄN DỊCH
Hệ miễn dịch của cơ thể có thể không nhận ra các tế bào nội mạc tử cung là tế bào lạ và tấn công chúng. Điều này có thể dẫn đến các tế bào nội mạc tử cung phát triển và di chuyển đến các vị trí khác trong cơ thể.
TỔN THƯƠNG VÙNG CHẬU
Các tổn thương vùng chậu, chẳng hạn như phẫu thuật, viêm nhiễm, chấn thương,… có thể làm tăng nguy cơ mắc bệnh lạc nội mạc tử cung.
NỘI TIẾT TỐ
Nồng độ hormone estrogen trong cơ thể tăng cao được cho là nguyên nhân gây ra tình trạng lạc nội mạc tử cung. Estrogen là hormone kích thích sự phát triển của nội mạc tử cung. Khi nồng độ estrogen tăng cao, nó có thể kích thích sự phát triển của các tế bào nội mạc tử cung ở bên ngoài tử cung.
PHẪU THUẬT
Một số thủ thuật vùng bụng, chẳng hạn như mổ lấy thai hoặc cắt bỏ tử cung dễ khiến các mô nội mạc tử cung hình thành và phát triển. Khi phẫu thuật, các tế bào nội mạc tử cung có thể bị dính vào các cơ quan khác trong vùng chậu và phát triển thành các khối u lạc nội mạc.
CHẨN ĐOÁN LẠC NỘI MẠC TỬ CUNG
Chẩn đoán lạc nội mạc tử cung thường dựa trên các triệu chứng lâm sàng và kết quả thăm khám, xét nghiệm. Các xét nghiệm thường được sử dụng để chẩn đoán lạc nội mạc tử cung bao gồm:
- Khám phụ khoa: Bác sĩ sẽ kiểm tra vùng chậu để tìm các dấu hiệu của lạc nội mạc tử cung, chẳng hạn như các khối u ở buồng trứng hoặc tử cung.
- Siêu âm: Siêu âm có thể giúp bác sĩ nhìn thấy các mô lạc nội mạc ở vùng chậu.
- Chụp cộng hưởng từ (MRI): MRI là phương pháp chẩn đoán hình ảnh cho phép bác sĩ nhìn thấy các mô lạc nội mạc một cách chi tiết.
- Nội soi: Nội soi là thủ thuật sử dụng ống mềm có gắn camera để quan sát bên trong tử cung và buồng trứng.
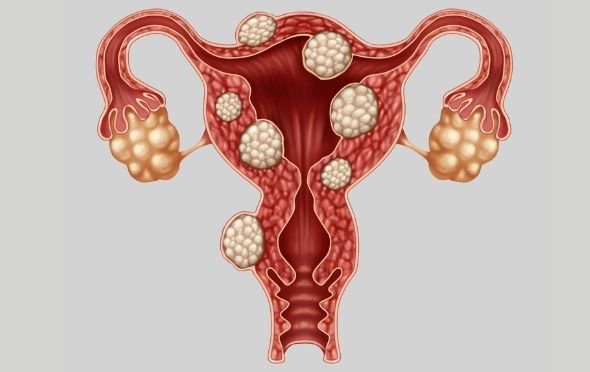
LẠC NỘI MẠC TỬ CUNG CÓ NGUY HIỂM KHÔNG?
Câu trả lời ngắn gọn là có. Lạc nội mạc tử cung là một bệnh mãn tính có thể gây ra nhiều vấn đề sức khỏe, bao gồm:
KHÓ THỤ THAI
Khoảng 40% phụ nữ khó mang thai được chẩn đoán mắc bệnh lạc nội mạc tử cung. Các nhà nghiên cứu cho rằng tình trạng viêm do lạc nội mạc tử cung sẽ làm ảnh hưởng đến chất lượng của noãn hoặc tinh trùng khiến chúng khó di chuyển hơn. Ngoài ra, viêm dính có thể làm tắc vòi tử cung, cản trở quá trình thụ thai.
ĐAU VÙNG CHẬU
Đau vùng chậu là triệu chứng phổ biến nhất của lạc nội mạc tử cung. Đau có thể xảy ra trong thời kỳ kinh nguyệt, sau khi quan hệ tình dục, hoặc ngay cả khi không có kinh nguyệt. Đau có thể dữ dội, ảnh hưởng đến chất lượng cuộc sống của người bệnh.
CÁC VẤN ĐỀ VỀ ĐƯỜNG TIÊU HÓA
Lạc nội mạc tử cung có thể gây ra các vấn đề về đường tiêu hóa, chẳng hạn như đau bụng, táo bón, tiêu chảy, hoặc đi tiểu nhiều lần.
CÁC BIẾN CHỨNG KHÁC
Lạc nội mạc tử cung có thể gây ra các biến chứng khác, chẳng hạn như:
- U nang buồng trứng
- Viêm dính
- Vô sinh
- Ung thư
PHƯƠNG PHÁP ĐIỀU TRỊ
UỐNG THUỐC
Thuốc chống viêm không steroid (NSAID) như ibuprofen (Advil, Motrin) hoặc naproxen (Aleve) có thể giúp giảm đau do lạc nội mạc tử cung. Nếu những loại thuốc này không giúp bạn bớt đau, hãy kết hợp với các liệu pháp hỗ trợ như:
- Tắm nước ấm
- Chườm nóng
- Tập thể dục đều đặn
- Châm cứu
- Massage
- Điều trị nội tiết
Liệu pháp nội tiết nhằm làm giảm lượng estrogen mà cơ thể tạo ra, giúp các mô cấy chảy máu ít hơn, từ đó ngăn ngừa tình trạng viêm, dinh và hình thành u nang. Phương pháp này có thể làm chu kỳ kinh nguyệt của bạn tạm ngừng.
Các loại thuốc được chỉ định để giảm nồng độ hormone estrogen bao gồm:
- Viên tránh thai kết hợp: Viên tránh thai kết hợp có chứa cả estrogen và progestin. Estrogen giúp kích thích sự phát triển của nội mạc tử cung, trong khi progestin giúp ngăn chặn sự phát triển của nội mạc tử cung.
- Dùng Progestin: Progestin là một loại hormone giúp ngăn chặn sự phát triển của nội mạc tử cung.
PHẪU THUẬT BẢO TỒN
Phương pháp này thích hợp cho những phụ nữ không đáp ứng với hai liệu pháp uống thuốc và điều chỉnh nồng độ nội tiết tố. Mục tiêu của phẫu thuật bảo tồn là loại bỏ hoặc phá hủy sự phát triển của nội mạc tử cung mà không làm tổn thương cơ quan sinh sản.
Phẫu thuật nội soi ổ bụng – phương pháp phẫu thuật xâm lấn tối thiểu – được áp dụng nhằm bóc bỏ các khối lạc nội mạc tử cung, phẫu thuật cắt bỏ các khối u đang phát triển. Biện pháp đốt laser cũng thường được sử dụng nhằm đốt phá hủy mô “lạc chỗ” này.
PHẪU THUẬT CẮT BỎ TỬ CUNG
Hiếm khi, bác sĩ sẽ đề nghị cắt toàn bộ tử cung như một biện pháp cuối cùng nếu tình trạng bệnh của bạn không cải thiện với mọi phương pháp điều trị khác.
Trong quá trình phẫu thuật, bác sĩ sẽ cắt hoàn toàn tử cung, cổ tử cung, hoặc cả buồng trứng vì các cơ quan này tạo ra estrogen – căn nguyên gây ra sự phát triển của mô nội mạc tử cung. Ngoài ra, bác sĩ còn loại bỏ các mô bị tổn thương xung quanh.
Khi cắt hoàn toàn tử cung, bạn sẽ không thể mang thai được nữa. Chính vì thế, hãy cân nhắc thật kỹ trước khi tiến hành phương pháp này, nhất là khi bạn còn trong độ tuổi lập gia đình và sinh con.
BIỆN PHÁP PHÒNG TRÁNH BỆNH
- Nhờ bác sĩ tư vấn về các phương pháp ngừa thai bằng nội tiết tố, chẳng hạn như thuốc viên, miếng dán hoặc vòng tránh thai nội tiết.
- Tập thể dục thường xuyên (tối thiểu 4 giờ/tuần) để duy trì tỷ lệ phần trăm chất béo trong cơ thể thấp. Kết hợp tập thể dục và giảm lượng chất béo sẽ giúp giảm nồng độ estrogen trong cơ thể.
- Tránh uống nhiều rượu: Các nghiên cứu đã chứng minh rượu làm tăng nồng độ estrogen. Do đó, bạn không nên uống nhiều hơn 1 ly mỗi ngày.
- Hạn chế thức uống chứa caffeine: Dung nạp nhiều hơn một loại đồ uống có chứa caffeine mỗi ngày, đặc biệt là soda và trà xanh, có thể làm tăng nồng độ estrogen.
MỘT SỐ CÂU HỎI LIÊN QUAN
PHỤ NỮ BỊ LẠC NỘI MẠC TỬ CUNG CÓ LÀM MẸ ĐƯỢC KHÔNG?
Như trên đã nói, bệnh có thể khiến bạn khó thụ thai. Nguyên nhân là mô phát triển bên ngoài tử cung dễ gây ra dính, ảnh hưởng đến vòi tử cung và ngăn không cho trứng gặp tinh trùng. Không chỉ vậy, nó còn ngăn trứng đã thụ tinh làm tổ trong niêm mạc tử cung.
Tuy nhiên, không phải tất cả phụ nữ bị lạc nội mạc tử cung đều khó thụ thai. Một số phụ nữ vẫn có thể mang thai và sinh con một cách bình thường.
Nếu bạn bị lạc nội mạc tử cung và đang muốn mang thai, hãy trao đổi với bác sĩ về kế hoạch sinh con của mình. Bác sĩ có thể giúp bạn đánh giá khả năng sinh sản của bạn và đưa ra các lời khuyên hữu ích.
BỆNH CÓ GÂY UNG THƯ KHÔNG?
Nhiều nghiên cứu cho thấy mối liên hệ giữa lạc nội mạc tử cung và một số vấn đề sức khỏe khác, chẳng hạn như:
- Hen suyễn, dị ứng và nhạy cảm với hóa chất
- Các bệnh tự miễn, trong đó hệ miễn dịch của cơ thể vốn đảm nhận chức năng chống lại bệnh tật lại quay sang tấn công chính nó. Những bệnh này gồm có đa xơ cứng, bệnh lupus ban đỏ và một số loại suy giáp.
- Hội chứng mệt mỏi mãn tính và đau cơ xơ hóa.
- Một số bệnh ung thư, ví dụ như ung thư buồng trứng và ung thư vú
Tuy nhiên, mối liên hệ giữa lạc nội mạc tử cung và ung thư vẫn chưa được hiểu rõ. Các nghiên cứu tiếp theo cần được thực hiện để xác định liệu lạc nội mạc tử cung có làm tăng nguy cơ mắc ung thư hay không.
LẠC NỘI MẠC TỬ CUNG CÓ HẾT SAU MÃN KINH KHÔNG?
Đối với đa số phụ nữ, các triệu chứng đau do lạc nội mạc tử cung được cải thiện đáng kể sau khi trải qua thời kỳ mãn kinh. Đó là do khi cơ thể ngừng sản xuất hormone estrogen, u nội mạc tử cung sẽ phát triển chậm lại. Tuy nhiên, một số phụ nữ dùng liệu pháp hormone mãn kinh vẫn thấy xuất hiện các triệu chứng của bệnh.
Nếu bạn bị các dấu hiệu của tình trạng này làm phiền dù đã mãn kinh, hãy gặp bác sĩ ngay để được điều trị kịp thời.
Những bệnh lý phụ khoa luôn đe dọa tấn công chị em phụ nữ ở mọi lứa tuổi, nhưng phổ biến nhất là phụ nữ trong độ tuổi sinh sản. Đừng để các bệnh phụ khoa nguy hiểm như lạc nội mạc tử cung, u nang buồng trứng, viêm âm đạo… cản trở giấc mơ làm mẹ của bạn! Hãy thăm khám ngay khi phát hiện các dấu hiệu bệnh để được điều trị kịp thời và hiệu quả.