Viêm loét dạ dày là một bệnh lý phổ biến trong hệ thống tiêu hóa, và khi kèm theo nhiễm khuẩn Helicobacter pylori, nó có thể trở nên nguy hiểm và tăng nguy cơ gây ung thư dạ dày. Vậy viêm loét dạ dày là gì, dấu hiệu viêm loét dạ dày là gì? Hãy cùng phunutoancau tìm hiểu chi tiết trong bài viết dưới đây.
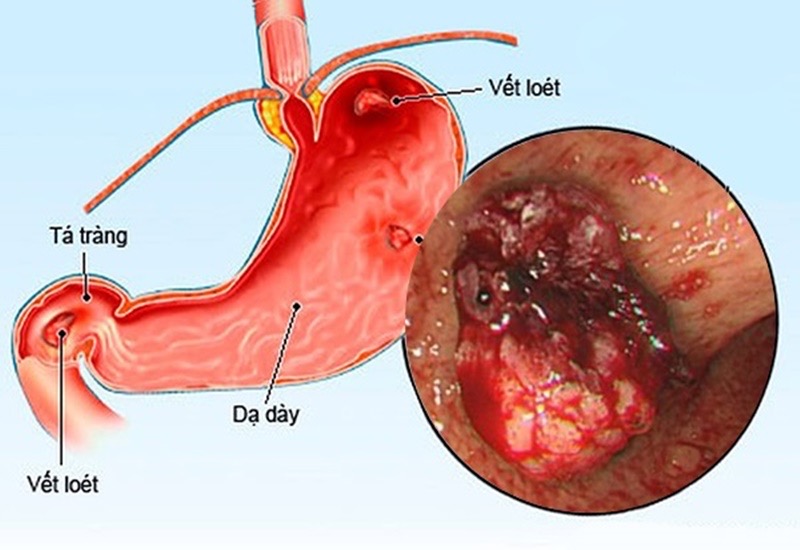
VIÊM LOÉT DẠ DÀY LÀ GÌ?
Viêm loét dạ dày là tình trạng sưng và viêm nhiễm của niêm mạc trong dạ dày, có thể dẫn đến tạo ra các vết loét (vết thương) trên bề mặt niêm mạc này. Dạ dày là một bộ phận của hệ tiêu hóa, có nhiệm vụ tiêu hóa thức ăn bằng cách sản xuất axit dạ dày.
NGUYÊN NHÂN GÂY VIÊM LOÉT DẠ DÀY TÁ TRÀNG
NHIỄM VI KHUẨN HELICOBACTER PYLORI (HP)
Đây là nguyên nhân chính gây viêm loét dạ dày, chiếm khoảng 70-90% các trường hợp. Vi khuẩn HP là một loại vi khuẩn có khả năng tiết ra các chất độc hại, phá hủy lớp nhầy bảo vệ niêm mạc dạ dày, khiến dạ dày bị tổn thương và viêm loét.
SỬ DỤNG THUỐC CHỐNG VIÊM KHÔNG STEROID (NSAIDS)
NSAIDs là nhóm thuốc được sử dụng phổ biến để giảm đau, hạ sốt, chống viêm. Tuy nhiên, NSAIDs có thể gây kích ứng dạ dày, làm tăng nguy cơ viêm loét dạ dày.
CÁC YẾU TỐ KHÁC
Ngoài hai nguyên nhân chính trên, viêm loét dạ dày còn có thể do các yếu tố khác gây ra, bao gồm:
- Tăng tiết axit dạ dày: Tăng tiết axit dạ dày có thể do nhiều nguyên nhân gây ra, bao gồm yếu tố di truyền, hút thuốc lá, căng thẳng, hoặc tiêu thụ một số loại thực phẩm nhất định.
- Hội chứng Zollinger-Ellison: Đây là một tình trạng hiếm gặp gây ra tình trạng dư thừa axit trong dạ dày.
TRIỆU CHỨNG VIÊM LOÉT DẠ DÀY?
- Đau bụng: Đây là triệu chứng phổ biến nhất của bệnh viêm loét dạ dày, thường xuất hiện ở vùng thượng vị (phần trên rốn). Cơn đau có thể âm ỉ hoặc dữ dội, thường xuất hiện khi đói hoặc khi ăn no.
- Buồn nôn và nôn: Buồn nôn và nôn cũng là những triệu chứng phổ biến của bệnh viêm loét dạ dày. Buồn nôn thường xuất hiện trước khi nôn, nôn có thể kèm theo máu hoặc dịch nhầy.
- Khó tiêu: Khó tiêu là tình trạng thức ăn khó tiêu hóa, có thể kèm theo cảm giác đầy bụng, chướng bụng.
- Ợ chua: Ợ chua là hiện tượng axit dạ dày trào ngược lên thực quản, gây cảm giác nóng rát ở vùng ngực.
- Ợ hơi: Ợ hơi là hiện tượng khí từ dạ dày trào ngược lên thực quản, gây cảm giác khó chịu ở vùng ngực.
- Chảy máu tiêu hóa: Chảy máu tiêu hóa là một biến chứng nguy hiểm của bệnh viêm loét dạ dày. Chảy máu tiêu hóa có thể biểu hiện qua hiện tượng nôn ra máu hoặc đi ngoài phân đen.
- Sụt cân: Sụt cân là một triệu chứng thường gặp ở những bệnh nhân viêm loét dạ dày nặng.
- Mệt mỏi: Mệt mỏi là một triệu chứng thường gặp ở những bệnh nhân viêm loét dạ dày, do bệnh gây suy nhược cơ thể.
CÁC GIAI ĐOẠN VIÊM LOÉT DẠ DÀY
Giai đoạn của viêm loét dạ dày có thể được phân loại như sau:
VIÊM LOÉT DẠ DÀY CẤP TÍNH (ACUTE GASTRIC ULCER)
Giai đoạn này đặc trưng bởi sự xuất hiện đột ngột của các triệu chứng và vết loét. Bệnh nhân thường trải qua cơn đau dạ dày, tiêu chảy, ói mửa có máu, và có thể xuất huyết nặng. Điều trị hiệu quả ở giai đoạn này có thể giúp ngăn chặn sự phát triển của vết loét và ngăn chặn các biến chứng.
VIÊM LOÉT DẠ DÀY MẠN TÍNH (CHRONIC GASTRIC ULCER)
Giai đoạn này là kết quả của sự kéo dài của viêm loét dạ dày cấp tính. Các triệu chứng có thể kéo dài và trở nên nặng hơn. Vết loét mọc lớn hơn và có thể lan ra diện rộng hơn trên niêm mạc dạ dày. Nguy cơ xuất huyết và các biến chứng nghiêm trọng khác tăng lên.
ĐỐI TƯỢNG DỄ MẮC BỆNH VIÊM LOÉT DẠ DÀY
Viêm loét dạ dày là một bệnh lý phổ biến, có thể gặp ở bất kỳ đối tượng nào, kể cả nam và nữ. Tuy nhiên, một số đối tượng có nguy cơ mắc bệnh cao hơn, bao gồm:
- Người trên 50 tuổi: Tuổi cao là một yếu tố nguy cơ gây viêm loét dạ dày, do niêm mạc dạ dày bị lão hóa, giảm khả năng bảo vệ khỏi tác động của axit dạ dày.
- Người hút thuốc lá, uống rượu hay các thức uống có cồn khác: Thuốc lá và rượu bia có thể gây kích ứng dạ dày, làm tăng nguy cơ viêm loét dạ dày.
- Người bị căng thẳng, lo lắng kéo dài: Căng thẳng, lo lắng kéo dài có thể khiến dịch vị dạ dày tiết ra liên tục, làm tăng nguy cơ hình thành vết loét.
- Người có chế độ ăn uống, sinh hoạt không điều độ, thiếu khoa học: Chế độ ăn uống không lành mạnh, thiếu chất xơ, giàu chất béo, axit có thể làm tăng nguy cơ viêm loét dạ dày. Ngoài ra, những người hay bỏ bữa sáng, thức khuya, ăn uống không đúng giờ, ít tập thể dục cũng có nguy cơ mắc bệnh cao hơn.
CHẨN ĐOÁN VIÊM LOÉT DẠ DÀY
KHÁM LÂM SÀNG
Khám lâm sàng là bước đầu tiên trong chẩn đoán viêm loét dạ dày. Bác sĩ sẽ hỏi người bệnh về các triệu chứng đang gặp và thời gian mắc bệnh đã bao lâu, các loại thuốc điều trị bệnh từng hoặc đang sử dụng. Ngoài ra, bác sĩ cũng sẽ kiểm tra tổng quát sức khỏe của người bệnh, bao gồm:
- Tìm kiếm các dấu hiệu của viêm loét dạ dày, chẳng hạn như đau bụng, buồn nôn, nôn, ợ chua, ợ hơi, đầy bụng, chướng bụng, chán ăn, sụt cân,…
- Tìm kiếm các dấu hiệu của các biến chứng của viêm loét dạ dày, chẳng hạn như chảy máu tiêu hóa, thủng dạ dày, hẹp môn vị.
XÉT NGHIỆM
Xét nghiệm máu tìm kháng thể kháng vi khuẩn Helicobacter pylori là xét nghiệm phổ biến nhất để chẩn đoán viêm loét dạ dày. Xét nghiệm này có thể phát hiện sự hiện diện của kháng thể kháng vi khuẩn Helicobacter pylori trong máu, cho thấy người bệnh đã từng bị nhiễm vi khuẩn này.
Ngoài ra, bác sĩ cũng có thể chỉ định các xét nghiệm khác, chẳng hạn như:
- Xét nghiệm phân: Tìm kiếm kháng nguyên vi khuẩn Helicobacter pylori trong phân.
- Xét nghiệm hơi thở: Tìm kiếm khí carbon dioxide được tạo ra bởi vi khuẩn Helicobacter pylori khi tiêu thụ một lượng nhỏ glucose.
NỘI SOI DẠ DÀY
Nội soi dạ dày là phương pháp chẩn đoán viêm loét dạ dày chính xác nhất. Nhờ nội soi, bác sĩ có thể nhìn trực quan về tình trạng bên trong dạ dày, đánh giá chính xác tình trạng bệnh, vị trí tổn thương để đưa ra liệu pháp điều trị tốt nhất. Ngoài ra, bác sĩ cũng có thể thực hiện các thủ thuật khác trong quá trình nội soi, chẳng hạn như:
- Cầm máu các ổ loét dạ dày.
- Sinh thiết quanh vị trí tổn thương để xác định sơ bộ tình trạng nhiễm khuẩn hoặc các vấn đề nghi ngờ khác.
CÁC BIẾN CHỨNG CỦA VIÊM LOÉT DẠ DÀY
Các biến chứng thường gặp của viêm loét dạ dày bao gồm:
XUẤT HUYẾT TIÊU HÓA
Đây là biến chứng thường gặp nhất của viêm loét dạ dày, chiếm khoảng 20% các trường hợp. Xuất huyết tiêu hóa có thể xảy ra khi vết loét dạ dày ăn sâu vào thành dạ dày, khiến máu chảy ra ngoài. Xuất huyết tiêu hóa có thể gây ra các triệu chứng như:
- Nôn ra máu hoặc đi cầu thấy phân màu đen.
- Mệt mỏi, chóng mặt, da nhợt nhạt.
- Nhịp tim nhanh.
- Mệt mỏi.
LỦNG DẠ DÀY
Đây là biến chứng nguy hiểm của viêm loét dạ dày, chiếm khoảng 5% các trường hợp. Lủng dạ dày xảy ra khi vết loét dạ dày ăn sâu vào thành dạ dày, tạo thành một lỗ nhỏ. Lủng dạ dày có thể gây ra các triệu chứng như:
Đau bụng đột ngột, dữ dội.
- Sốt.
- Khó thở.
- Đau lưng.
- Tụt huyết áp.
HẸP MÔN VỊ
Đây là biến chứng thường gặp ở người bị viêm loét dạ dày mạn tính, chiếm khoảng 10% các trường hợp. Hẹp môn vị xảy ra khi vết loét dạ dày gây ra tình trạng viêm, sẹo ở cơ vòng môn vị, khiến cơ vòng này bị hẹp lại, cản trở quá trình vận chuyển thức ăn từ dạ dày xuống tá tràng. Hẹp môn vị có thể gây ra các triệu chứng như:
- Buồn nôn, nôn.
- Ợ chua, ợ hơi.
- Đầy bụng, chướng bụng.
- Sụt cân.
UNG THƯ DẠ DÀY
Viêm loét dạ dày mạn tính có thể làm tăng nguy cơ mắc ung thư dạ dày. Theo thống kê, khoảng 10% người bị viêm loét dạ dày mạn tính có thể bị ung thư dạ dày. Ung thư dạ dày có thể gây ra các triệu chứng như:
- Đau bụng âm ỉ.
- Chán ăn, ăn không ngon.
- Sụt cân.
- Mệt mỏi.
- Buồn nôn, nôn.
- Nôn ra máu hoặc đi cầu thấy phân màu đen.
PHƯƠNG PHÁP ĐIỀU TRỊ VIÊM LOÉT DẠ DÀY
ĐIỀU TRỊ NỘI KHOA VIÊM LOÉT DẠ DÀY
Nếu bạn bị viêm loét dạ dày do vi khuẩn Helicobacter pylori gây ra, bác sĩ có thể chỉ định điều trị theo phác đồ tiêu diệt vi khuẩn Helicobacter pylori. Phác đồ tiêu diệt vi khuẩn Helicobacter pylori thường bao gồm 2 loại thuốc kháng sinh và 1 loại thuốc ức chế bơm proton (PPI). Phác đồ này thường kéo dài trong 10-14 ngày.
Bên cạnh đó, bác sĩ cũng có thể chỉ định cho bạn sử dụng các loại thuốc khác để giảm tiết axit dạ dày, giúp vết loét nhanh lành. Các loại thuốc viêm loét dạ dày bao gồm:
- PPI: PPI là loại thuốc ức chế bơm proton, giúp giảm tiết axit dạ dày hiệu quả.
- H2-receptor antagonist: H2-receptor antagonist là loại thuốc ức chế thụ thể H2, giúp giảm tiết axit dạ dày.
- Antacid: Antacid là loại thuốc trung hòa axit dạ dày, giúp giảm đau bụng, ợ chua, ợ hơi.
Người bệnh có thể gặp một số tác dụng phụ của thuốc như buồn nôn, chóng mặt, đau đầu, tiêu chảy, đau bụng… Những tác dụng phụ này sẽ biến mất sau khi kết thúc liệu trình điều trị. Tuy nhiên, người bệnh nên trao đổi với bác sĩ nếu thấy có tác dụng phụ để nhờ bác sĩ cho lời khuyên. Bạn không tự ý bỏ thuốc vì gay ra tình trạng lờn thuốc, kháng thuốc.
ĐIỀU TRỊ PHẪU THUẬT
Nếu uống thuốc không cải thiện, các vết loét không lành lại hoặc thường xuyên tái phát ở vị trí cũ, hoặc khi viêm loét đã gây các biến chứng như chảy máu, thủng dạ dày, hẹp môn vị ngăn cản thức ăn đi xuống ruột non… buộc phải can thiệp phẫu thuật.
Phẫu thuật viêm loét dạ dày thường được thực hiện bằng phương pháp cắt bỏ một phần dạ dày. Phẫu thuật này có thể được thực hiện bằng phương pháp nội soi hoặc phương pháp mổ mở.
ĐIỀU TRỊ THEO ĐÔNG Y
Theo Y Học Cổ Truyền, sự mất cân bằng giữa âm dương là nguyên nhân chính gây ra bệnh tật nói chung và đau dạ dày nói riêng. Bấm huyệt chữa đau dạ dày được sử dụng để khôi phục sự cân bằng âm dương như huyệt Trung Quản. Bấm huyệt trong việc chữa đau dạ dày cũng có thể giúp cải thiện lưu thông khí huyết, tăng cường chức năng tiêu hóa và giảm đáng kể các triệu chứng của bệnh.
Để điều trị đau dạ dày một cách toàn diện, người bệnh thường kết hợp các phương pháp khác như xoa bóp, châm cứu, cấy chỉ và sử dụng thuốc điều trị. Tuy nhiên, vì có nhiều nguyên nhân dẫn đến đau dạ dày, việc thăm khám tại các cơ sở Y Học Cổ Truyền uy tín là cần thiết. Tại đó, các thầy thuốc sẽ tiến hành tứ chẩn để chẩn đoán bệnh và tìm ra nguyên nhân cụ thể, từ đó áp dụng phương pháp bấm huyệt một cách hiệu quả nhất.
CÁCH TRỊ VIÊM LOÉT DẠ DÀY TẠI NHÀ
Ngoài việc điều trị bằng thuốc theo chỉ định của bác sĩ, người bệnh viêm loét dạ dày cũng có thể áp dụng một số cách trị viêm loét dạ dày tại nhà để hỗ trợ quá trình điều trị và ngăn ngừa tái phát bệnh. Một số cách trị viêm loét dạ dày tại nhà hiệu quả bao gồm:
Sử dụng các loại thảo dược tự nhiên: Một số loại thảo dược tự nhiên có tác dụng chống viêm, giảm tiết axit dạ dày, giúp hỗ trợ điều trị viêm loét dạ dày như:
- Chuối hột: Chuối hột có tác dụng chống viêm, kháng khuẩn, giúp làm lành vết loét dạ dày. Người bệnh có thể sử dụng chuối hột để nấu nước uống hoặc ngâm rượu để uống.
- Cam thảo: Cam thảo có tác dụng chống viêm, giảm tiết axit dạ dày, giúp bảo vệ niêm mạc dạ dày. Người bệnh có thể sử dụng cam thảo để nấu nước uống hoặc ngâm rượu để uống.
- Sữa ong chúa: Sữa ong chúa có tác dụng kháng khuẩn, chống viêm, giúp làm lành vết loét dạ dày. Người bệnh có thể sử dụng sữa ong chúa nguyên chất hoặc pha loãng với nước ấm để uống.
- Nghệ: Nghệ có tác dụng chống viêm, chống oxy hóa, giúp bảo vệ niêm mạc dạ dày. Người bệnh có thể sử dụng bột nghệ hoặc tinh bột nghệ để pha nước uống hoặc chế biến thành các món ăn.
Thay đổi chế độ ăn uống: Người bệnh viêm loét dạ dày nên xây dựng chế độ ăn uống lành mạnh, cân bằng, tránh các thực phẩm và thói quen kiêng cữ như đã đề cập ở trên. Người bệnh nên ăn nhiều trái cây, rau củ, ngũ cốc nguyên hạt,… và hạn chế ăn các thực phẩm có tính axit cao, cay nóng, nhiều dầu mỡ, khó tiêu, có nhiều chất kích thích.
Giảm căng thẳng: Căng thẳng có thể làm tăng tiết axit dạ dày, khiến bệnh viêm loét dạ dày trở nên nghiêm trọng hơn. Người bệnh nên tìm cách thư giãn, giảm căng thẳng như tập yoga, thiền, massage,…
CÁCH PHÒNG TRÁNH VIÊM LOÉT DẠ DÀY
NGƯỜI VIÊM LOÉT DẠ DÀY NÊN ĂN GÌ?
- Trái cây và rau củ: Trái cây và rau củ là nguồn cung cấp chất chống oxy hóa, chống viêm, bảo vệ tế bào và giúp niêm mạc dạ dày khỏe mạnh.
- Chất xơ hòa tan: Chất xơ hòa tan có thể giúp trung hòa axit dạ dày, giảm kích ứng niêm mạc dạ dày.
- Lợi khuẩn Probiotics: Lợi khuẩn Probiotics có thể giúp ngăn nhiễm trùng, cải thiện các triệu chứng khó tiêu và làm giảm tác dụng phụ của thuốc kháng sinh.
- Vitamin C: Vitamin C là chất chống oxy hóa mạnh, hỗ trợ tốt cho quá trình tiêu diệt vi khuẩn. Kẽm: Kẽm là khoáng chất cần thiết cho hệ miễn dịch khỏe mạnh và chữa lành vết thương. Selen: Selen là khoáng chất giúp giảm nguy cơ biến chứng nhiễm trùng.
NGƯỜI VIÊM LOÉT DẠ DÀY KIÊNG GÌ?
- Thực phẩm có tính axit cao: Các loại thực phẩm có tính axit cao như cam, quýt, bưởi, chanh, cà chua, cà phê, rượu, bia,… có thể làm tăng tiết axit dạ dày, gây kích ứng niêm mạc dạ dày, làm trầm trọng thêm các triệu chứng của bệnh.
- Thực phẩm cay nóng: Các loại thực phẩm cay nóng như ớt, hạt tiêu, tỏi, hành,… có thể gây kích ứng niêm mạc dạ dày, làm trầm trọng thêm các triệu chứng của bệnh.
- Thực phẩm nhiều dầu mỡ: Các loại thực phẩm nhiều dầu mỡ như đồ chiên rán, đồ nướng,… có thể gây khó tiêu, đầy bụng, khiến các triệu chứng của bệnh trở nên nặng nề hơn.
- Thực phẩm khó tiêu: Các loại thực phẩm khó tiêu như thịt bò, thịt cừu, hải sản,… có thể gây khó tiêu, đầy bụng, khiến các triệu chứng của bệnh trở nên nặng nề hơn.
- Thực phẩm có nhiều chất kích thích: Các loại thực phẩm có nhiều chất kích thích như đồ uống có gas, nước ngọt,… có thể gây kích ứng niêm mạc dạ dày, làm trầm trọng thêm các triệu chứng của bệnh.



