Vảy nến là một bệnh da liễu phổ biến, gây ra các triệu chứng như ngứa ngáy, đau rát, khó chịu, sưng đỏ và bong tróc da. Nếu không được điều trị hiệu quả, vảy nến có thể tái phát nhiều lần, dẫn đến nguy cơ nhiễm trùng da, viêm khớp, và các biến chứng nghiêm trọng khác như vảy nến mủ và đỏ da toàn thân.
NGUYÊN NHÂN GÂY RA BỆNH VẢY NẾN
HỆ MIỄN DỊCH
Các bệnh tự miễn là kết quả của hệ thống miễn dịch tấn công cơ thể của chính nó. Trong trường hợp của bệnh vảy nến, một loại tế bào bạch cầu, gọi là tế bào lympho T, không đúng cách tấn công các tế bào da.
Trong cơ thể của người bình thường, các tế bào bạch cầu được triển khai để tiêu diệt vi khuẩn xâm nhập và chống lại sự nhiễm trùng.
Tuy nhiên, ở bệnh nhân mắc vảy nến, các tế bào này hoạt động không đúng cách, gây ra sự tăng sản xuất các tế bào da. Điều này dẫn đến việc tế bào da mới phát triển quá nhanh, bị đẩy lên bề mặt da và tạo thành các mảng vảy. Sự tác động này cũng khiến các vùng da bị viêm đỏ.
YẾU TỐ DI TRUYỀN
Nếu có một người trong gia đình mắc bệnh vảy nến, khả năng bạn cũng mắc căn bệnh này sẽ tăng lên. Theo Tổ chức Vảy nến Quốc gia Hoa Kỳ (NPF), khoảng 2 đến 3% số người mắc vảy nến là do di truyền.
VẢY NẾN CÓ BAO NHIÊU LOẠI?
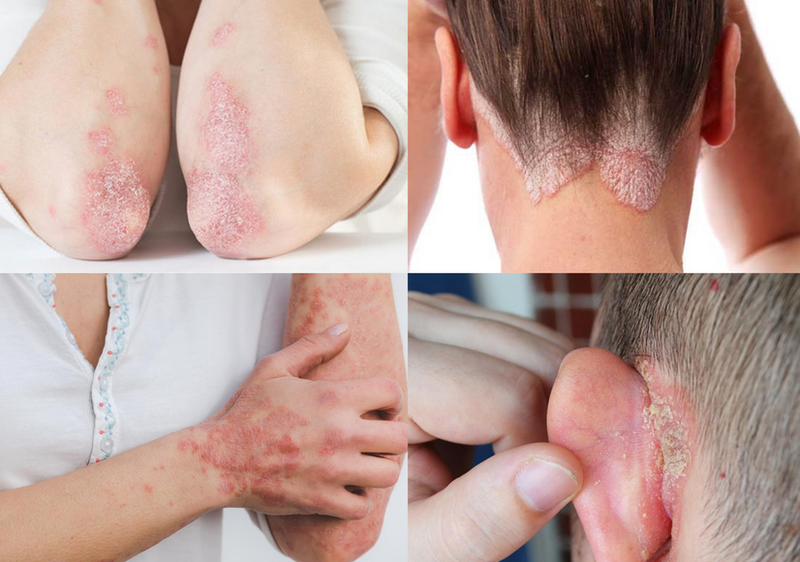
VẢY NẾN THỂ MẢNG
Chiếm 90%, dạng vảy nến này tạo ra các vùng da viêm đỏ, phủ bởi các lớp vảy hoặc mảng bám màu bạc trắng. Các vùng da bị ảnh hưởng thường được nhận thấy ở đầu gối, khuỷu tay và da đầu.
VẢY NẾN THỂ GIỌT
Bệnh thường xuất hiện ở thanh niên và trẻ em, vảy nến thể giọt gây ra các đốm da nhỏ màu hồng. Các vị trí thường bị ảnh hưởng bao gồm phần thân, cánh tay và chân. Tuy nhiên, các đốm da này thường không có độ dày hoặc trồi lên trên bề mặt da như trong trường hợp của vảy nến thể mảng.
VẢY NẾN THỂ MỦ
Vảy nến thể mủ thường phát triển ở người trưởng thành, gây viêm da và hình thành các bọc mủ trắng. Dạng vảy nến này thường chỉ xuất hiện ở các vùng nhỏ trên da như bàn tay hoặc chân, nhưng có thể lan rộng.
VẢY NẾN THỂ ĐẢO NGƯỢC
Vảy nến thể mủ gây ra các vùng da viêm nhiễm, thường có màu đỏ sáng óng. Những vùng da này thường xuất hiện ở các khu vực như nách, ngực, háng hoặc xung quanh các nếp da gấp của bộ phận sinh dục.
VẢY NẾN THỂ ĐỎ DA TOÀN THÂN
Bệnh này ít phổ biến, nhưng khiến làn da của người bệnh trông giống như bị cháy nắng, với các vùng da vảy thường bong tróc theo một mảng lớn. Ở những bệnh nhân mắc dạng vảy nến thể đỏ da toàn thân, có nguy cơ mắc sốt và ốm nặng cao. Bệnh có thể gây nguy hiểm đến tính mạng, vì vậy nếu bạn bắt đầu nhận thấy các triệu chứng, hãy đi gặp bác sĩ ngay.
AI CÓ NGUY CƠ BỊ VẢY NẾN?
Bệnh vảy nến ước tính ảnh hưởng đến 2% – 3% dân số, với tỷ lệ mắc bệnh biến đổi tùy theo độ tuổi, vị trí địa lý, dân tộc và một số yếu tố môi trường và di truyền. Bệnh có thể phát sinh ở mọi lứa tuổi, thường là trước 20 tuổi.
Người châu Âu có nguy cơ mắc bệnh cao hơn so với người châu Á, và bệnh có yếu tố di truyền. Ngoài ra, người mắc bệnh viêm ruột như bệnh Crohn hoặc viêm loét đại tràng có nguy cơ cao hơn bị vảy nến. Bệnh vảy nến cũng liên quan đến béo phì và một số rối loạn tim mạch và chuyển hóa khác như tiểu đường.
BIẾN CHỨNG BỆNH VẢY NẾN
Bệnh vảy nến phổ biến nhưng việc điều trị vẫn gặp nhiều khó khăn. Bệnh có thể gây ra đau đớn, mất ngủ và khó tập trung. Tình trạng này thường trải qua các chu kỳ, bùng phát trong vài tuần đến vài tháng, sau đó dần giảm trong một thời gian.
Nhờ sự phát triển của khoa học và kỹ thuật, nhiều loại thuốc mới đã được phát triển và áp dụng trong điều trị để giảm thiểu các biến chứng và phiền toái từ bệnh. Tuy nhiên, chi phí của các loại thuốc này vẫn cao nên nhiều bệnh nhân không đủ tài chính để tiếp cận.
Bệnh vảy nến liên quan đến việc tăng nguy cơ mắc các bệnh như viêm khớp vảy nến, u lympho, bệnh tim mạch, bệnh Crohn và trầm cảm. Đặc biệt, viêm khớp vảy nến ảnh hưởng đến khoảng 30% số người mắc bệnh.
Các người trẻ mắc bệnh vảy nến cũng có nguy cơ cao hơn mắc bệnh tiểu đường. Ngoài ra, người bệnh vảy nến cũng có tỷ lệ mắc bệnh tăng huyết áp cao hơn khoảng 1,58 lần so với những người không mắc bệnh này.
CÁC TÁC NHÂN GÂY KÍCH HOẠT BỆNH VẢY NẾN
THUỐC
Một số loại thuốc được cho là có thể kích thích bệnh vảy nến. Các loại thuốc này bao gồm:
- Lithium
- Thuốc chống sốt rét
- Thuốc huyết áp
ĐỒ UỐNG CÓ CỒN
Rượu có nồng độ cồn cao có thể gây ra các cơn bùng phát của bệnh vảy nến. Nếu sử dụng rượu một cách quá mức, các cơn bùng phát của bệnh có thể xảy ra thường xuyên hơn.
NHIỄM TRÙNG
Nếu bạn đang ốm hoặc đang chống chọi với bệnh nhiễm trùng, hệ miễn dịch của bạn có thể bị quá tải trong việc chống lại sự viêm nhiễm. Điều này có thể làm tăng nguy cơ xảy ra các cơn bùng phát của bệnh vảy nến. Viêm họng do liên cầu khuẩn cũng thường được xem là một yếu tố dẫn đến sự xuất hiện của vảy nến.
CHẨN ĐOÁN BỆNH VẢY NẾN
Có 2 cách để chẩn đoán bệnh vảy nến
KHÁM LÂM SÀNG
Bác sĩ chuyên khoa dễ dàng chẩn đoán vảy nến dựa trên các tổn thương da điển hình như: các mảng, sẩn hoặc mảng da có vảy, ban đỏ có thể gây đau và ngứa, sáp vảy nến khi cạo sang thương và hình ảnh giọt sương máu sau khi cạo. Do đó, người bệnh thường không cần xét nghiệm máu vẫn được chẩn đoán dễ dàng.
XÉT NGHIỆM SINH THIẾT
Nếu các triệu chứng vẫn chưa rõ ràng hoặc bác sĩ muốn xác nhận lại chẩn đoán của họ, họ có thể lấy một mẫu da nhỏ của bệnh nhân để xét nghiệm sinh thiết.
CÁCH ĐIỀU TRỊ BỆNH VẢY NẾN
Y học hiện đại đã phát triển nhiều phương pháp điều trị có thể cải thiện các triệu chứng và giảm sự xuất hiện của các mảng da.
Thường trong các trường hợp ban đầu, bác sĩ sẽ sử dụng phương pháp điều trị tại chỗ bằng các loại kem, thuốc mỡ, dưỡng ẩm hoặc corticosteroid được bôi trực tiếp lên da.
Corticosteroid thường được sử dụng tại chỗ để điều trị bệnh vảy nến, nhưng cũng có thể được tiêm vào các tổn thương nhỏ hoặc khó trị. Tuy nhiên, cần thận trọng với việc sử dụng corticosteroid toàn thân, đặc biệt trong các trường hợp bùng phát nặng hoặc khi bệnh vảy nến trở thành dạng mụn mủ, và không nên sử dụng để điều trị bệnh vảy nến. Corticosteroid tại chỗ thường được sử dụng hai lần mỗi ngày và có hiệu quả tốt nhất khi sử dụng qua đêm dưới lớp phủ polyethylene hoặc kết hợp vào băng.
Khi tổn thương giảm, cần giảm thời gian và liều lượng sử dụng corticosteroid để giảm thiểu teo da, rạn da và giãn mạch. Thông thường, sau khoảng 2 đến 3 tuần, corticosteroid sẽ được thay thế bằng chất làm mềm, chất tương tự vitamin D3 hoặc thuốc ức chế calcineurin trong 1 đến 2 tuần để hạn chế các tác dụng phụ của corticosteroid và ngăn ngừa sự miễn dịch nhanh. Sử dụng corticosteroid tại chỗ có thể tốn kém vì cần một lượng lớn cho mỗi lần sử dụng khi bề mặt da lớn bị ảnh hưởng.
Ngoài ra, các chất tương tự vitamin D3 và chất ức chế calcineurin cũng được sử dụng để điều trị bệnh vảy nến. Tuy không hiệu quả như corticosteroid, chúng có thể tránh được các biến chứng của corticosteroid khi điều trị bệnh vảy nến trên mặt và vùng kẽ. Cần lưu ý rằng việc sử dụng các thuốc này có thể tăng nguy cơ mắc u lymphoma và ung thư da.
Các phương pháp điều trị tại chỗ bổ trợ khác bao gồm việc sử dụng chất làm mềm, axit salicylic, nhựa than đá và anthralin:
Dưỡng ẩm: Bao gồm sử dụng các loại kem làm mềm, thuốc mỡ, parafin và các loại dầu thực vật hydro hóa. Chúng giúp giảm vẩy và hiệu quả nhất khi sử dụng hai lần mỗi ngày và ngay sau khi tắm. Chất làm mềm da an toàn và thường được sử dụng như một phương pháp bổ sung trong điều trị bệnh vảy nến thể mảng ở mức độ nhẹ đến trung bình.
Axit salicylic: Là một chất làm bạt sừng giúp làm mềm vẩy, tạo điều kiện cho việc loại bỏ chúng và tăng cường sự hấp thu của các chất tác dụng khác. Đặc biệt hữu ích trong điều trị vẩy nến ở da đầu khi vẩy có thể khá dày.
Nhựa than đá: Có chứa các chế phẩm chống viêm và giúp giảm quá trình tăng sinh tế bào sừng, mặc dù cơ chế hoạt động chưa được rõ ràng. Thường được sử dụng dưới dạng thuốc mỡ hoặc dung dịch vào buổi tối và rửa sạch vào buổi sáng. Có thể kết hợp với corticosteroid tại chỗ hoặc ánh sáng UVB để tăng hiệu quả.
Anthralin: Là một thuốc chống tăng sinh và kháng viêm, tuy cơ chế hoạt động chưa được hiểu rõ. Có thể gây kích ứng và làm ố màu da, nên cần thận trọng khi sử dụng, đặc biệt ở những vùng có nếp nhăn. Có thể tránh kích ứng và làm ố màu bằng cách rửa sạch anthralin sau 20 đến 30 phút sử dụng. Sử dụng chế phẩm bao bọc liposome cũng có thể giúp tránh được một số tác dụng phụ của anthralin.
Do sự sẵn có và tiện lợi của các phương pháp khác, việc sử dụng nhựa than đá và anthralin đang trở nên ít phổ biến hơn.
Nếu những cách này không hiệu quả hoặc tình trạng bệnh nghiêm trọng hơn, bác sĩ sẽ dùng liệu pháp quang học, tiếp xúc với một số loại tia cực tím.
Liệu pháp ánh sáng tia cực tím thường được áp dụng cho những bệnh nhân mắc bệnh vẩy nến lan rộng; tuy nhiên, việc sử dụng nó đang giảm dần do sự phát triển của nhiều phương pháp điều trị toàn thân khác mà hiệu quả. Cơ chế tác động của ánh sáng UVB vẫn chưa được hiểu rõ, mặc dù nó có khả năng làm giảm tổng hợp DNA và có thể gây ra sự ức chế miễn dịch nhẹ. Trong phương pháp PUVA, bệnh nhân uống methoxypsoralen, một chất nhạy cảm ánh sáng, sau đó tiếp xúc với ánh sáng UVA có bước sóng dài (330 đến 360 nm). PUVA không chỉ có tác dụng chống lan rộng mà còn có thể giúp bình thường hóa sự biệt hóa của tế bào sừng. Liều lượng ánh sáng ban đầu thấp và tăng dần theo thời gian. Tuy nhiên, có nguy cơ bị bỏng nặng nếu liều thuốc hoặc tia UVA quá cao.
Mặc dù việc điều trị ít phức tạp hơn so với các phương pháp điều trị tại chỗ và có thể kéo dài thời gian thuyên giảm trong vài tháng, nhưng việc điều trị lặp lại có thể tăng tỷ lệ mắc bệnh ung thư da và ung thư tế bào hắc tố do tác động của tia cực tím. Khi sử dụng kết hợp với retinoid đường uống ánh sáng tia cực tím chiếu ít (gọi là chế độ tái PUVA), có thể giảm nguy cơ này. Ánh sáng NBUVB (311-312 nm), không cần sử dụng psoralen, cũng có hiệu quả tương tự như PUVA. Trị liệu bằng laser Excimer, sử dụng laser 308 nm nhắm vào các mảng vẩy nến cụ thể, cũng là một lựa chọn trong điều trị.
Trong những trường hợp nghiêm trọng, khi các phương pháp điều trị trên không hiệu quả, người bệnh có thể được ứng dụng phương pháp điều trị toàn thân bằng những loại thuốc uống hoặc tiêm có tác dụng trên toàn bộ cơ thể.

CÁCH PHÒNG NGỪA BỆNH VẢY NẾN
Bệnh vảy nến vẫn được xem là một bệnh mạn tính, đòi hỏi việc sử dụng thuốc lâu dài vì nó thường không thể chữa trị hoàn toàn và có thể đi theo người bệnh suốt đời. Tuy nhiên, do da bị nổi vảy, nhiều người mắc bệnh thường cảm thấy tự ti và mặc cảm, dẫn đến việc bỏ cuộc trong quá trình điều trị. Điều này có thể dẫn đến sự bùng phát nặng và gây ra các biến chứng ảnh hưởng nghiêm trọng đến chất lượng cuộc sống.
Đối với những người chưa mắc bệnh, việc tăng cường sức đề kháng và hạn chế các nguy cơ như bệnh nhiễm trùng, chấn thương là cần thiết để tránh ảnh hưởng đến hệ miễn dịch. Đối với những người có nguy cơ cao như gia đình có người mắc bệnh, việc tầm soát và phát hiện sớm để điều trị là quan trọng để tránh tình trạng bệnh nặng hơn.
Những người đã mắc bệnh cần tiếp tục trao đổi với bác sĩ để được tư vấn về các phương pháp điều trị và cách ngăn ngừa biến chứng, đồng thời sử dụng thuốc đúng hướng dẫn, tránh ánh nắng mặt trời, duy trì vệ sinh da, không tiêu thụ rượu bia, không hút thuốc lá, và hạn chế ăn thực phẩm chứa nhiều dầu mỡ, thêm vào đó, cần tăng cường bổ sung thức ăn chứa acid folic và omega 3 từ cá thu, cá hồi để hỗ trợ điều trị.
NHỮNG CÂU HỎI THƯỜNG GẶP
1. Bệnh vảy nến có lây không?
Không. Bệnh vảy nến do hệ miễn dịch của người bệnh bị rối loạn, do đó tình trạng này không lây nhiễm từ người này sang người khác. Hầu hết những người mắc bệnh bị tổn thương da nhẹ có thể điều trị hiệu quả bằng các liệu pháp bôi ngoài da.
2. Bệnh vảy nến có nguy hiểm không?
Người bệnh đối diện nhiều nguy cơ nhiễm trùng, căng thẳng, tự ti, viêm khớp, nguy cơ mắc bệnh celiac, ung thư da không hắc tố, ung thư biểu mô tế bào vảy… cao hơn. Người có HIV/AIDS bị vảy nến dễ tổn thương nghiêm trọng hơn.
Với người bệnh được điều trị lâu dài với liệu pháp toàn thân chữa vảy nến có nguy cơ mắc ung thư phổi và phế quản tăng 52%, nguy cơ phát triển ung thư đường tiêu hóa trên tăng 205%, nguy cơ phát triển ung thư gan đến 90% và nguy cơ phát triển ung thư tuyến tụy lên 46%.
6. Khi nào cần gặp bác sĩ?
- Nếu bạn nghi ngờ mình bị các dấu hiệu của vảy nến hãy đi gặp bác sĩ
- Bệnh vảy nến trở nên nghiêm trọng hoặc lan rộng.
- Người bệnh khó chịu và đau đớn.
- Người bệnh chưa an tâm với cách điều trị, tự ti về làn da
- Bệnh đã được điều trị nhưng không cải thiện
KẾT LUẬN
Trên đây là những chia sẻ về bệnh vảy nến, hiện nay tuy chưa có cách nào chữa khỏi được bệnh vảy nến, nhưng đã có các biện pháp để kiểm soát các triệu chứng và cải thiện chất lượng cuộc sống.