Nếu không được phát hiện và điều trị đúng kịp thời, polyp đại tràng có thể tiềm ẩn nguy cơ chuyển biến thành ung thư đại tràng, đe dọa đến sức khỏe và thậm chí là tính mạng của người bệnh. Dưới đây là một bài viết tổng quan về polyp đại tràng, bao gồm các triệu chứng và phương pháp điều trị.
POLYP ĐẠI TRÀNG LÀ GÌ?
Polyp đại tràng là một khối nhỏ gồm các tế bào hình thành trên niêm mạc đại tràng (ruột già). Đa số các polyp đại tràng không gây hại, nhưng qua thời gian, một số trong số chúng có thể phát triển thành ung thư đại tràng, với nguy cơ tử vong cao nếu được phát hiện ở giai đoạn muộn. Có thể xuất hiện 1 hoặc nhiều polyp ở đại tràng, và bất kỳ người nào cũng có thể mắc bệnh này.
Thường thì polyp đại tràng không tạo ra các triệu chứng rõ ràng. Điều quan trọng là thực hiện các cuộc kiểm tra định kỳ, như nội soi đại tràng, vì việc phát hiện polyp ở giai đoạn sớm thường giúp loại bỏ chúng một cách an toàn và hoàn toàn. Tầm soát polyp đại tràng đều đặn là biện pháp phòng ngừa tốt nhất để ngăn chặn sự phát triển của ung thư đại tràng.
CÁC LOẠI POLYP ĐẠI TRÀNG THƯỜNG GẶP
Có 4 loại polyp đại tràng thường gặp, gồm:
POLYP TUYẾN
Khoảng 2/3 trong số các polyp là polyp tuyến và 90% polyp tuyến có kích thước < 1,5 cm. Nguy cơ mắc ung thư đại tràng sẽ phụ thuộc vào kích thước của polyp (> 2 cm) và thành phần nhung mao. Có một điều cần lưu ý là gần như tất cả các polyp ác tính là polyp tuyến.
Polyp tuyến được chia làm 3 loại:
- Tuyến ống (tubular): Có thể gặp ở bất kỳ đoạn nào trên đại tràng và có cuống.
- Tuyến nhung mao (vilous): Chủ yếu ở trực tràng và không có cuống, có nguy cơ ác tính cao nhất.
- Tuyến ống – nhung mao (tubulovilous)
POLYP RĂNG CƯA
Nguy cơ polyp răng cưa trở thành ung thư tùy thuộc vào kích thước và vị trí của nó ở đại tràng.
Nếu là polyp răng cưa nhỏ, không cuống, tròn và kích thước < 5 mm, nằm ở đoạn cuối của đại tràng và trực tràng, còn được gọi là polyp tăng sản thì hiếm khi trở thành u ác tính.
Nếu là polyp răng cưa lớn, thường là phẳng (không cuống), khó phát hiện và nằm ở đoạn đầu của đại tràng sẽ có nguy cơ trở thành ung thư.
POLYP VIÊM
Dạng polyp này có thể xuất hiện sau khi bệnh nhân bị viêm loét đại tràng, bệnh Crohn. Mặc dù bản thân polyp không phải là một mối đe dọa đáng kể nhưng nếu bệnh nhân từng bị mắc 2 bệnh nêu trên thì sẽ làm tăng nguy cơ bị ung thư đại tràng.
POLYP DI TRUYỀN
Polyp di truyền thường xuất hiện ở những bệnh nhân có người thân trong gia đình có tiền sử bị polyp đại tràng. Những bệnh nhân này thường có biểu hiện bệnh lý kèm theo ở cơ quan khác, bộ phận khác trong cơ thể. Bên cạnh đó, nếu bệnh nhân có gen đột biến di truyền, nguy cơ mắc ung thư sẽ càng tăng cao hơn.
NGUYÊN NHÂN GÂY RA BỆNH POLYP ĐẠI TRÀNG
Nguyên nhân gây ra bệnh polyp đại tràng vẫn chưa được xác định rõ ràng. Tuy nhiên, các yếu tố nguy cơ gây bệnh bao gồm:
- Chế độ ăn uống: Chế độ ăn uống không hợp lý, ăn quá nhiều thịt đỏ, thịt chế biến sẵn, đồ ăn nhanh, đồ ăn nhiều dầu mỡ, ít chất xơ,… có thể làm tăng nguy cơ mắc polyp đại tràng.
- Tuổi tác: Tỷ lệ mắc polyp đại tràng tăng dần theo tuổi. Người từ 50 tuổi trở lên có nguy cơ mắc polyp đại tràng cao hơn so với người trẻ tuổi.
- Tiền sử gia đình: Người có tiền sử gia đình mắc polyp đại tràng hoặc ung thư đại tràng có nguy cơ mắc bệnh cao hơn so với người bình thường.
- Yếu tố di truyền: Một số gen nhất định có thể làm tăng nguy cơ mắc polyp đại tràng.
- Các bệnh lý khác: Một số bệnh lý như hội chứng Peutz-Jeghers, hội chứng Gardner, hội chứng Lynch,… cũng có thể làm tăng nguy cơ mắc polyp đại tràng.
CÁC TRIỆU CHỨNG POLYP ĐẠI TRÀNG
Hầu hết các polyp đại tràng không có triệu chứng và thường được phát hiện khi khám sức khỏe định kỳ. Dưới đây là những dấu hiệu polyp đại tràng có thể :
CHẢY MÁU TỪ TRỰC TRÀNG
Đây là triệu chứng phổ biến nhất của polyp đại tràng. Máu có thể dính trên đồ lót hoặc giấy vệ sinh sau khi đi cầu. Chảy máu từ polyp đại tràng thường là máu tươi và có thể xuất hiện từng giọt hoặc từng cục nhỏ.
THAY ĐỔI THÓI QUEN ĐẠI TIỆN
Polyp đại tràng sigma có thể gây táo bón, tiêu chảy hoặc cả hai. Táo bón thường là triệu chứng của polyp lớn, nằm ở phần dưới của đại tràng. Tiêu chảy thường là triệu chứng của polyp nhỏ, nằm ở phần trên của đại tràng.
THAY ĐỔI MÀU SẮC PHÂN
Polyp đại tràng có thể gây ra những vệt đỏ trong phân hoặc làm cho phân có màu đen. Vệt đỏ trong phân có thể là do máu chảy từ polyp. Phân màu đen có thể là do máu chảy từ polyp hoặc do các nguyên nhân khác, chẳng hạn như xuất huyết dạ dày.
ĐAU, BUỒN NÔN HOẶC NÔN
Một polyp đại tràng lớn có thể gây cản trở đường ruột, dẫn đến đau bụng, buồn nôn và nôn.
THIẾU MÁU
Chảy máu từ polyp có thể gây thiếu máu do thiếu sắt. Thiếu máu do thiếu sắt có thể gây ra các triệu chứng như mệt mỏi, khó thở, chóng mặt và hoa mắt.
POLYPS ĐƯỢC ĐIỀU TRỊ NHƯ THẾ NÀO?
CẮT BỎ POLYP ĐẠI TRÀNG BẰNG NỘI SOI
Nội soi đại tràng là phương pháp xâm lấn tối thiểu, có nghĩa là bác sĩ sẽ sử dụng một ống nhỏ có gắn camera để quan sát bên trong đại tràng. Ống nội soi sẽ được đưa vào trực tràng và trượt lên đại tràng. Bác sĩ sẽ sử dụng dụng cụ đặc biệt để cắt bỏ polyp.
PHẪU THUẬT CẮT ĐẠI TRÀNG
Phẫu thuật cắt đại tràng là phương pháp xâm lấn hơn, được sử dụng để cắt bỏ những polyp lớn hoặc polyp không thể cắt bỏ bằng nội soi.
Có hai phương pháp chính để cắt đại tràng:
- Phẫu thuật cắt đại tràng qua ngã hậu môn (TEO): Phương pháp này được sử dụng để cắt bỏ các polyp ở phần dưới của đại tràng. Bác sĩ sẽ sử dụng một dụng cụ đặc biệt để đưa qua trực tràng và cắt bỏ polyp.
- Phẫu thuật cắt đại tràng toàn bộ: Phương pháp này được sử dụng để cắt bỏ toàn bộ đại tràng. Bác sĩ sẽ thực hiện phẫu thuật mở bụng để loại bỏ đại tràng.
KHI NÀO NÊN TIẾN HÀNH CẮT POLYP ĐẠI TRÀNG?
Các yếu tố quyết định việc cắt polyp đại tràng bao gồm:
- Kích thước polyp: Polyp đại tràng có kích thước lớn hơn 1cm có nguy cơ cao phát triển thành ung thư hơn polyp nhỏ.
- Vị trí polyp: Polyp đại tràng ở trực tràng có nguy cơ cao phát triển thành ung thư hơn polyp ở các đoạn khác của đại tràng.
- Loại polyp: Polyp tuyến nhung mao có nguy cơ cao phát triển thành ung thư hơn polyp tuyến ống.
- Tiền sử gia đình: Nếu bạn có tiền sử gia đình mắc polyp đại tràng hoặc ung thư đại tràng, bạn có nguy cơ cao phát triển polyp đại tràng.
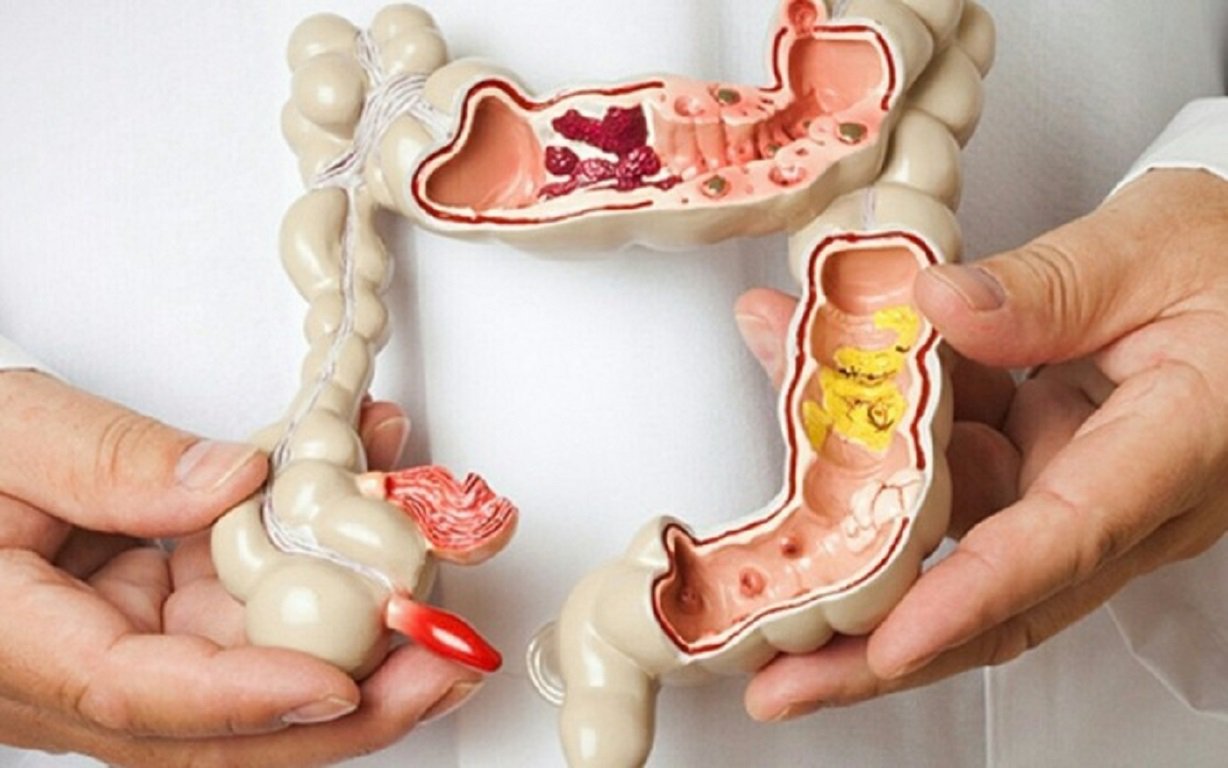
QUY TRÌNH CẮT POLYP ĐẠI TRÀNG BẰNG NỘI SOI
BƯỚC 1: CHUẨN BỊ
Trước khi tiến hành cắt polyp đại tràng bằng nội soi, bệnh nhân cần thực hiện một số xét nghiệm cần thiết, bao gồm:
- Xét nghiệm máu
- Xét nghiệm nước tiểu
- Xét nghiệm phân
- Chụp X-quang ngực
- Chụp X-quang bụng
Bệnh nhân cũng cần được rửa ruột để làm sạch đại tràng, giúp bác sĩ dễ dàng nhìn thấy polyp và thực hiện thủ thuật chính xác hơn.
BƯỚC 2: GÂY MÊ
Bệnh nhân sẽ được gây mê hoặc gây tê tại chỗ để giảm đau và khó chịu trong quá trình thực hiện thủ thuật.
BƯỚC 3: TIẾN HÀNH THỦ THUẬT
Bác sĩ sẽ đưa ống nội soi vào trực tràng, sau đó di chuyển ống nội soi lên đại tràng. Sử dụng camera gắn trên ống nội soi, bác sĩ sẽ quan sát trực tiếp niêm mạc đại tràng để tìm các polyp.
Khi phát hiện polyp, bác sĩ sẽ sử dụng dụng cụ y tế chuyên khoa để cắt bỏ polyp. Các phương pháp cắt polyp phổ biến bao gồm:
- Cắt polyp bằng kìm điện
- Cắt polyp bằng thòng lọng
- Cắt polyp bằng laser
Nếu polyp có kích thước lớn, bác sĩ sẽ cắt nhỏ chúng thành nhiều mảnh để dễ dàng loại bỏ.
BƯỚC 4: SINH THIẾT
Sau khi cắt bỏ polyp, bác sĩ sẽ tiến hành sinh thiết để kiểm tra xem polyp có phải là ung thư hay không.
BƯỚC 5: KẾT THÚC THỦ THUẬT
Sau khi cắt polyp và sinh thiết, bác sĩ sẽ rút ống nội soi ra khỏi cơ thể bệnh nhân. Bệnh nhân sẽ được theo dõi tại bệnh viện trong vài giờ trước khi xuất viện.
CHĂM SÓC SAU KHI CẮT POLYP ĐẠI TRÀNG
Dưới đây là một số lưu ý khi chăm sóc bệnh nhân sau khi nội soi cắt polyp:
- Bệnh nhân cần có người nhà đi cùng khi đến bệnh viện và từ bệnh viện về, không được tự ý điều khiển phương tiện giao thông.
- Sau khi kết thúc quá trình nội soi cắt polyp đại tràng, bệnh nhân nên nghỉ ngơi tại bệnh viện và nhịn ăn khoảng 2 tiếng để theo dõi. Bệnh nhân có thể uống ít nước lọc (khoảng 3 – 4 thìa).
- Khi tình trạng sức khỏe khá hơn, bệnh nhân nên ăn những thực phẩm dễ tiêu hóa, mềm, ăn nhiều rau xanh, trái cây tươi, uống nhiều sữa để bổ sung vitamin.
- Tránh nhiều đồ ăn chứa nhiều dầu mỡ, đồ ăn quá cay, nóng, quá chua, quá ngọt, quá lạnh, thực phẩm chế biến sẵn. Không được hút thuốc lá, dùng đồ uống có cồn, chất kích thích.
- Vận động nhẹ nhàng, tránh lao động nặng, đi lại nhiều…
- Không được để táo bón, hạn chế rặn khi đại tiện.
CÁCH PHÒNG TRÁNH POLYP ĐẠI TRÀNG
- Ăn nhiều rau xanh, trái cây tươi: Rau xanh và trái cây tươi chứa nhiều chất xơ, giúp ngăn ngừa táo bón, giảm nguy cơ mắc polyp đại tràng.
- Hạn chế ăn thịt đỏ, thịt chế biến sẵn, đồ ăn nhiều dầu mỡ, đồ ngọt, đồ ăn nhiều muối: Thịt đỏ, thịt chế biến sẵn, đồ ăn nhiều dầu mỡ, đồ ngọt, đồ ăn nhiều muối có thể làm tăng nguy cơ mắc polyp đại tràng.
- Không hút thuốc lá, uống rượu bia: Hút thuốc lá và uống rượu bia làm tăng nguy cơ mắc polyp đại tràng.
- Tăng cường vận động thể lực: Vận động thể lực giúp giảm nguy cơ mắc polyp đại tràng.
- Giữ tinh thần thoải mái, tránh căng thẳng, lo âu: Căng thẳng, lo âu có thể làm tăng nguy cơ mắc polyp đại tràng.
- Tầm soát polyp đại tràng: Tầm soát polyp đại tràng giúp phát hiện polyp sớm và cắt bỏ kịp thời, ngăn ngừa polyp phát triển thành ung thư.
Người có các yếu tố nguy cơ mắc polyp đại tràng nên thực hiện các biện pháp phòng ngừa trên một cách nghiêm túc để giảm nguy cơ mắc bệnh.
MỘT SỐ CÂU HỎI LIÊN QUAN
1. Polyp đại tràng có nguy hiểm không?
Polyp đại tràng là một khối u nhỏ, giống như nhú, phát triển trên niêm mạc đại tràng. Đại tràng là đoạn cuối của hệ tiêu hóa, nằm trước trực tràng.
Polyp đại tràng có thể là lành tính hoặc ác tính. Polyp lành tính là những khối u không có khả năng trở thành ung thư. Polyp ác tính là những khối u có khả năng trở thành ung thư.
2. Cắt polyp đại tràng có mọc lại không?
Câu trả lời ngắn gọn là có. Polyp đại tràng có thể mọc lại sau khi cắt bỏ. Nghiên cứu cho thấy, nguy cơ mọc lại polyp đại tràng sau khi cắt bỏ là khoảng 25% trong vòng 5 năm và 50% trong vòng 10 năm.
3. Cắt polyp đại tràng có đau không?
Cắt polyp đại tràng bằng nội soi là một thủ thuật đơn giản, an toàn, tỷ lệ tai biến sau cắt polyp là rất thấp. Bệnh nhân được tiêm thuốc gây mê trước khi phẫu thuật nên không có cảm giác đau đớn trong quá trình thực hiện
Cảm giác đau nhẹ khi hết thuốc gây mê cũng sẽ biến mất nhanh chóng sau mổ vài ngày. Bên cạnh đó, do phần niêm mạc đại tràng không tạo được cảm giác đau nên quá trình thực hiện cắt polyp đại tràng không gây đau đớn.
Tuy nhiên, một số bệnh nhân có thể cảm thấy đau nhẹ ở vùng hậu môn sau khi cắt polyp. Đây là do quá trình nội soi có thể gây tổn thương nhẹ đến niêm mạc hậu môn.
4. Chi phí cho một ca cắt polyp đại tràng là bao nhiêu?
Chi phí cắt polyp đại tràng phụ thuộc vào một số yếu tố như:
- Số lượng polyp cần cắt bỏ
- Kích thước của polyp
- Phương pháp cắt polyp
- Cơ sở y tế thực hiện
Thông thường, chi phí cắt polyp đại tràng dao động từ 5 triệu đồng đến 20 triệu đồng.
5. Những biến chứng thường gặp sau khi cắt polyp
Sau khi cắt polyp đại tràng, bệnh nhân sẽ dần hồi phục sức khỏe sau vài ngày. Tuy nhiên sẽ có tỷ lệ rất nhỏ những biến chứng có thể xảy ra như sau:
- Đau bụng, chảy máu, có dịch tiết ra ở trực tràng với số lượng nhiều.
- Buồn nôn, nôn ói, sốt, chóng mặt.
- Phù nề vùng hậu môn.
- Ho, tức ngực, khó thở.
- Bụng căng chướng hoặc co cứng.
- Đại tiện phân có lẫn máu hoặc phân đen.
Nếu bệnh nhân gặp phải một trong số những triệu chứng nêu trên, hãy đến ngay bệnh viện để được chữa trị kịp thời.
Trên đây là những thông tin liên quan đến polyp đại tràng và các tư vấn hữu ích để có đại tràng khỏe mạnh. Mong rằng qua bài viết này, bạn đọc sẽ hiểu sâu hơn về tầm quan trọng của việc tầm soát ung thư đại trực tràng và sớm có kế hoạch nội soi đại tràng để tầm soát ung thư sớm. Chúc bạn đọc luôn mạnh khỏe.