Mang thai ngoài tử cung là trường hợp thụ tinh và lập tổ trứng ở nơi khác thay vì trong tử cung, thường xảy ra chủ yếu trong ống dẫn trứng. Đây là tình trạng nguy hiểm có thể gây nhiều biến chứng đe dọa tính mạng. Việc hiểu rõ về thai ngoài tử cung giúp phụ nữ có biện pháp phòng ngừa và phát hiện dấu hiệu sớm, tăng cơ hội xử trí kịp thời. Chăm sóc thai kỳ là hành trình thiêng liêng, nhưng hiểu rõ về rủi ro và dấu hiệu mang thai ngoài tử cung là quan trọng để bảo vệ sức khỏe mẹ và thai nhi.
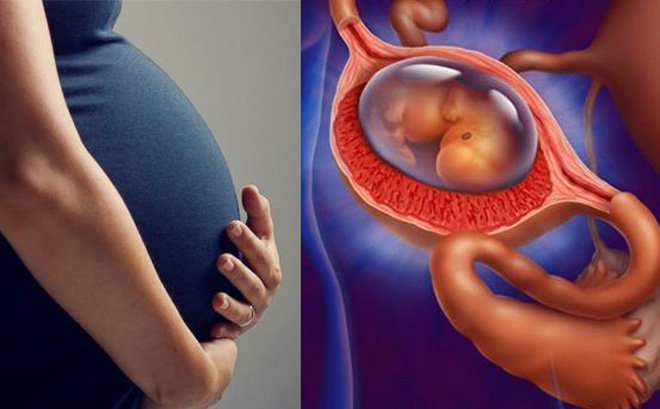
MANG THAI NGOÀI TỬ CUNG LÀ GÌ?
Mang thai ngoài tử cung, hay chửa ngoài tử cung, là khi trứng thụ tinh không phát triển trong tử cung mà làm tổ ở một vị trí khác bên ngoài, thường là trong ống dẫn trứng. Đây là tình trạng nguy hiểm, có thể gây chảy máu nặng trong ổ bụng và đe dọa tính mạng thai phụ nếu không được can thiệp kịp thời. Thông thường, quá trình thụ tinh xảy ra trong ống dẫn trứng và sau đó phôi thai đi vào tử cung để phát triển, nhưng trong trường hợp này, nó không thể sống sót và có thể dẫn đến nhiều hậu quả nghiêm trọng. Thống kê cho thấy chửa ngoài tử cung là nguyên nhân của 3-4% tử vong liên quan đến thai nghén.
NGUYÊN NHÂN GÂY CÓ THAI NGOÀI TỬ CUNG
Nguyên nhân chính xác của thai ngoài tử cung vẫn chưa được xác định rõ ràng. Tuy nhiên, đa số trường hợp thai ngoài tử cung đều có liên quan đến một hoặc nhiều yếu tố sau:
- Ống dẫn trứng bị viêm và có sẹo do thai phụ từng trải qua phẫu thuật hoặc bị nhiễm trùng trước đó.
- Sự thay đổi hoặc hoạt động bất thường của nội tiết tố, chẳng hạn như hội chứng buồng trứng đa nang (PCOS).
- Dị dạng cơ quan sinh dục, chẳng hạn như ống dẫn trứng ngắn hoặc hẹp.
- Một số vấn đề có liên quan đến di truyền.
- Thai phụ đang mắc phải các tình trạng bệnh lý gây ảnh hưởng đến hình dáng hoặc hoạt động của ống dẫn trứng, cơ quan sinh sản khác, chẳng hạn như u xơ tử cung, lạc nội mạc tử cung.
Ngoài ra, một số yếu tố nguy cơ có thể làm tăng nguy cơ thai ngoài tử cung bao gồm:
- Lớn tuổi (trên 35 tuổi).
- Tiền sử mắc bệnh, chẳng hạn như thai ngoài tử cung trước đó, viêm vùng chậu, nhiễm trùng lây truyền qua đường tình dục (STDs), hút thuốc lá.
- Đang điều trị vô sinh.
- Các bất thường ở ống dẫn trứng.
- Từng phẫu thuật ở vùng chậu.
- Dùng thuốc tránh thai hoặc dụng cụ tránh thai (IUD).
Tuy nhiên, cần lưu ý rằng thai phụ vẫn có thể mang thai ngoài tử cung mặc dù không có bất cứ yếu tố nguy cơ nào kể trên. Do đó, các chuyên gia khuyến cáo thai phụ nên đến ngay cơ sở y tế khi có những dấu hiệu bất thường trong thai kỳ để phát hiện sớm, có giải pháp can thiệp kịp thời.
THAI NGOÀI TỬ CUNG CÓ NGUY HIỂM KHÔNG?
Thai ngoài tử cung là một tình trạng nguy hiểm, có thể đe dọa tính mạng thai phụ nếu không được phát hiện sớm và điều trị kịp thời.
Các biến chứng nguy hiểm của thai ngoài tử cung bao gồm:
- Chảy máu trong: Khối thai ngoài tử cung nếu vỡ sẽ khiến thai phụ bị chảy máu trong ồ ạt. Điều này là cực kỳ nguy hiểm, có thể đe dọa tính mạng thai phụ nếu không được cấp cứu can thiệp kịp thời.
- Tổn thương ống dẫn trứng: Việc điều trị chậm trễ sẽ gây tổn thương đến ống dẫn trứng, làm tăng đáng kể các nguy cơ thai ngoài tử cung ở những lần mang thai kế tiếp.
- Trầm cảm: Cú sốc tâm lý do bị mất thai và sự lo lắng cho những lần mang thai tiếp theo trong tương lai có thể khiến thai phụ rơi vào trạng thái trầm cảm, stress kéo dài.
DẤU HIỆU CÓ THAI NGOÀI TỬ CUNG
Các dấu hiệu của thai ngoài tử cung thường xuất hiện ở giai đoạn đầu của thai kỳ, từ tuần thứ 4 đến tuần thứ 12. Một số dấu hiệu phổ biến bao gồm:
CHẢY MÁU ÂM ĐẠO
Đây là dấu hiệu phổ biến nhất của thai ngoài tử cung. Chảy máu có thể xảy ra trước hoặc sau trễ kinh, thường là âm ỉ, ít và kéo dài.
ĐAU VÙNG CHẬU
Thai ngoài tử cung có thể gây ra các cơn đau vùng bụng dưới, đau bụng một bên. Cơn đau thường âm ỉ, thỉnh thoảng có cơn đau nhói.
THAI NGOÀI TỬ CUNG THỬ THAI CÓ LÊN 2 VẠCH KHÔNG?
Câu trả lời là có. Que thử thai hoạt động dựa trên nguyên tắc phát hiện nồng độ hormone hCG trong nước tiểu. Hormone hCG được tiết ra bởi nhau thai, trong cả thai kỳ bình thường và thai ngoài tử cung. Do đó, khi phụ nữ có thai, dù là thai trong hay ngoài tử cung thì que thử thai vẫn lên 2 vạch.
Tuy nhiên, có một số điểm khác biệt giữa que thử thai ở thai kỳ bình thường và thai ngoài tử cung. Cụ thể, ở thai ngoài tử cung, nồng độ hormone hCG thường tăng chậm hơn và không ổn định. Do đó, vạch thứ 2 trên que thử thai thường mờ hơn và có thể nhạt dần theo thời gian.
Ngoài ra, thai ngoài tử cung thường có nguy cơ bị vỡ cao hơn thai kỳ bình thường. Khi thai ngoài tử cung bị vỡ, phụ nữ có thể gặp phải các triệu chứng như đau bụng dữ dội, chóng mặt, buồn nôn, nôn mửa,… Nếu gặp phải các triệu chứng này, phụ nữ cần đi khám ngay lập tức để được chẩn đoán và điều trị kịp thời.
Tóm lại, que thử thai vẫn có thể lên 2 vạch ở thai ngoài tử cung. Tuy nhiên, vạch thứ 2 thường mờ hơn và có thể nhạt dần theo thời gian. Phụ nữ có thai cần đi khám ngay khi có các triệu chứng nghi ngờ thai ngoài tử cung để được chẩn đoán và điều trị kịp thời.
PHƯƠNG PHÁP CHẨN ĐOÁN MANG THAI NGOÀI TỬ CUNG
Để chẩn đoán mang thai ngoài tử cung, bác sĩ sẽ thực hiện các xét nghiệm và chẩn đoán hình ảnh sau:
THỬ THAI
Que thử thai hoạt động dựa trên nguyên tắc phát hiện nồng độ hormone hCG trong nước tiểu. Hormone hCG được tiết ra bởi nhau thai, trong cả thai kỳ bình thường và thai ngoài tử cung. Do đó, khi phụ nữ có thai, dù là thai trong hay ngoài tử cung thì que thử thai vẫn lên 2 vạch.
Tuy nhiên, có một số điểm khác biệt giữa que thử thai ở thai kỳ bình thường và thai ngoài tử cung. Cụ thể, ở thai ngoài tử cung, nồng độ hormone hCG thường tăng chậm hơn và không ổn định. Do đó, vạch thứ 2 trên que thử thai thường mờ hơn và có thể nhạt dần theo thời gian.
SIÊU ÂM
Siêu âm là phương pháp chẩn đoán hình ảnh chính xác nhất để xác định vị trí của thai nhi. Siêu âm có thể giúp phát hiện thai ngoài tử cung ở ống dẫn trứng, buồng trứng, tử cung hoặc các vị trí khác.
Siêu âm có thể được thực hiện bằng hai cách là siêu âm đầu dò âm đạo và siêu âm bụng. Siêu âm đầu dò âm đạo có độ chính xác cao hơn siêu âm bụng, đặc biệt là trong trường hợp thai ngoài tử cung ở ống dẫn trứng.
CHỤP X-QUANG
Chụp X-quang có thể giúp xác định tình trạng chảy máu trong ổ bụng, một dấu hiệu của thai ngoài tử cung bị vỡ. Chụp X-quang thường được thực hiện khi thai ngoài tử cung đã vỡ và có biểu hiện đau bụng dữ dội, choáng váng, ngất xỉu,…
NỘI SOI Ổ BỤNG
Nội soi ổ bụng là phương pháp chẩn đoán mang thai ngoài tử cung có độ chính xác cao nhất. Trong trường hợp thai ngoài tử cung, soi ổ bụng sẽ phát hiện được một bên ống dẫn trứng căng phồng, tím đen. Đó chính là khối thai ngoài tử cung.
ĐIỀU TRỊ THAI NGOÀI TỬ CUNG
ĐIỀU TRỊ BẰNG THUỐC
Đối với các trường hợp thai ngoài tử cung được phát hiện sớm, có kích thước bé (đường kính không quá 3cm) và chưa bị vỡ thường được điều trị bằng thuốc.
Loại thuốc được sử dụng phổ biến nhất trong trường hợp này là Methotrexate, có tác dụng ngăn chặn sự phân chia và phát triển của tế bào, giúp khối thai tự tiêu biến sau 4 – 6 tuần điều trị. Methotrexate sẽ được dùng theo đường tiêm.
Sau khi tiêm, thai phụ cần được theo dõi, tiến hành xét nghiệm HCG để xác định hiệu quả của điều trị. Nếu chỉ số xét nghiệm HCG không như mong đợi, bác sĩ có thể thay đổi liều thuốc, hoặc can thiệp phẫu thuật tùy từng trường hợp cụ thể.
Trong quá trình điều trị, thai phụ có thể gặp phải một số tác dụng phụ của thuốc như buồn nôn, nôn, mệt mỏi, chán nản, loét miệng, rụng tóc, tiêu chảy, gặp vấn đề ở thị lực… Một số tác dụng phụ hiếm gặp khác gồm suy tụy, suy gan, suy thận.
Sau quá trình điều trị, thai phụ cần tránh việc mang thai lại trong tối thiểu 3 tháng hoặc lâu hơn theo hướng dẫn và tư vấn của bác sĩ.
ĐIỀU TRỊ BẰNG PHẪU THUẬT
Tùy vào trường hợp cụ thể mà bác sẽ sẽ tư vấn và chỉ định thai phụ lựa chọn phương pháp phẫu thuật nội soi hoặc phẫu thuật mở bụng để loại bỏ khối thai ngoài tử cung.
PHẪU THUẬT NỘI SOI
Phẫu thuật nội soi được áp dụng trong trường hợp khối thai có kích thước lớn nhưng chưa bị vỡ. Hai dạng phẫu thuật nội soi được áp dụng phổ biến nhất là phẫu thuật mở thông vòi trứng và phẫu thuật cắt bỏ vòi trứng.
Trong phẫu thuật mở thông vòi trứng, khối thai ngoài tử cung sẽ được loại bỏ, vòi dẫn trứng vẫn được bảo tồn. Còn trong phẫu thuật cắt bỏ vòi trứng, cả khối thai lẫn vòi trứng đều được loại bỏ.
Cần chú ý rằng phụ nữ vẫn có thể mang thai ngay cả khi đã cắt bỏ ống dẫn trứng. Trường hợp cả hai vòi trứng đều bị cắt bỏ thì phương pháp thụ tinh trong ống nghiệm (IVF) chính là lựa chọn hàng đầu giúp phụ nữ mang thai và có con.
PHẪU THUẬT MỞ BỤNG
Những trường hợp thai ngoài tử cung phát triển lớn và bị vỡ, gây xuất huyết trong nghiêm trọng thì bắt buộc cần tiến hành phẫu thuật mở bụng để điều trị. Thông thường, ống dẫn trứng trong trường hợp này đã bị hư hỏng nên cần được loại bỏ.
PHÒNG NGỪA THAI NGOÀI TỬ CUNG
Không có cách nào chắc chắn để phòng ngừa thai ngoài tử cung, tuy nhiên bạn có thể giảm nguy cơ thai ngoài tử cung bằng cách:
- Sử dụng biện pháp tránh thai an toàn.
- Điều trị kịp thời các bệnh phụ khoa.
- Tránh các bệnh lây truyền qua đường tình dục (STDs).
- Khám sức khỏe định kỳ và tầm soát sớm các dấu hiệu bất thường của thai kỳ.
Mang thai ngoài tử cung là điều mà không ai mong muốn xảy ra. Vì vậy, nếu gặp phải trường hợp này, chị em phụ nữ không nên quá đau buồn mà hãy tập trung chăm sóc bản thân, nghỉ ngơi và sinh hoạt điều độ để cơ thể sớm hồi phục. Khi đã sẵn sàng mang thai trở lại, hãy tham khảo ý kiến bác sĩ về cách để có một thai kỳ khỏe mạnh, an toàn bạn nhé!